Nachschlagewerk
Im Nachschlagewerk findest Du diverse Begriffe und deren Erklärungen. Es dient dem schnellen Auffinden von Antworten zu spezifischen Fragestellungen. Findest Du etwas nicht, dann sende bitte einfach eine E-Mail an uns.
Untersuche den Patienten nach dem ABCDE-Schema. Wenn du ein Problem entdeckst, musst du dieses lösen, bevor du zum nächsten Buchstaben weitergehst.
Airway & Spine Control (Atemwege und Wirbelsäule)
Überprüfe die Atemwege. Röchelt der Patient, so überstrecke den Kopf leicht, damit die Atemwege frei werden.
Überlege dir, ob die Wirbelsäule verletzt sein könnte. Stabilisiere sie gegebenenfalls mit dem Halsschienengriff.
Breathing (Atmung: Lungen, Brustkorb)
Überprüfe die Atmung. Schätze die Atemfrequenz ein (Norm: 12-20/ min) und betrachte dabei den Brustkorb (hebt und senkt er sich?). Atmet der Patient tief oder oberflächlich?
Taste anschliessend den Brustkorb nach möglichen Verletzungen ab.
Circulation (Kreislauf: Herz)
Suche den Patienten nach grossen Verletzungen ab. Stoppe äusserliche Blutungen mittels Druckverband. Überlege dir, ob er innere Blutungen erlitten haben könnte und schaue, ob du Prellmarken erkennen kannst.
Achte auch auf die Haut des Patienten (blass, bläulich, rot? Schweissig?)
Disability (Bewusstsein: Gehirn)
Überprüfe das Bewusstsein. Wenn der Patient auf dein Ansprechen nicht reagiert, versuche, ihn durch einen Schmerzreiz zu wecken. (In Oberarm kneifen/ auf dem Brustbein reiben).
Falls keine Reaktion auf den Schmerzreiz folgt, drehe den Patienten in die stabile Seitenlage und gehe erst dann weiter zu E.
Exposure & Environment ( Exposition & Umwelt)
Suche weitere lebensbedrohliche Situationen (z.B. Verletzungen am Rücken).
Schütze den Patienten vor Unterkühlung – am einfachsten mit einer Rettungsdecke (Ferrero Rocher: Silber zum Patienten).
Ein Automatisierter Externer Defibrillator (AED, ugs. Defi) ist ein medizinisches Gerät zur Behandlung von defibrillierbaren Herzrhythmusstörungen durch Abgabe von Stromstößen. Im Gegensatz zu Defibrillatoren aus dem Rettungsdienst oder Kliniken sind AEDs wegen ihrer Bau- und Funktionsweise besonders für Laienhelfer geeignet.


Allergien
EINLEITUNG
Eine Allergie ist nichts anderes, als eine Abwehrreaktion des Körpers.
Der Körper hält eine gewisse natürliche und eigentlich harmlose Substanz für gefährlich und startet eine Immunreaktion dagegen.
Grundsätzlich kann jeder nur erdenkliche Stoff als „Allergen“ (auslösender Stoff) wirken, dennoch gibt es solche, die es häufiger tun (beispielsweise Tierhaare, bestimmte Lebensmittel wie Erdnüsse oder Insektengift, Milben oder Pollen).
Die Allergien nehmen in den westlichen Ländern konstant zu. Es konnte noch keine eindeutige Erklärung dafür gefunden werden. Sicher ist, dass die steigende Hygiene in Verbindung mit der Allergiezunahme steht.
SYMPTOMATIK
Allgemeine Symptome einer allergischen Reaktion:
- Entzündung der Schleimhäute (Augenbindehaut, Heuschnupfen) und damit verbundene Gegenreaktion: Nasenlaufen, Augentränen etc.
- Juckreiz
- Verengung der Atemwege, Asthma
- Hautausschläge und Schwellungen der Schleimhäute
- Probleme im Magendarm-Trakt (v.a. bei Lebensmittel-/ Medikamentenallergien)
- Bis hin zu einem so genannten anaphylaktischen Schock
Der anaphylaktische Schock ist die stärkste Reaktion des Körpers auf ein Allergen. Bestimmte Abwehrzellen unseres Körpers setzen eine ganze Armee von Stoffen frei, um den vermeintlichen Feind los zu werden. Unter anderem Histamin.
Die enorme Histamin-Freisetzung bewirkt eine gefährliche Erweiterung der Gefässe. Dadurch fällt der Blutdruck. Das Herz erhöht die Frequenz, um diesem Effekt entgegen zu wirken, erreicht aber keine Kompensation. Es droht ein Herz-Kreislaufstillstand!
Genaueres zu den häufigsten Allergien, inklusive Therapie, findet sich hier:
PROPHYLAXE
Da Neugeborene ein noch nicht vollständig ausgereiftes Immunsystem haben und während der Schwangerschaft, wie auch in den ersten Lebensmonaten durch die Mutter, bzw. die Muttermilch, geschützt werden, können Mütter vorsorgen.
Dies indem sie das Rauchen während der Schwangerschaft vollständig unterlassen, das Kind bis zum 4. bis 6. Monat stillen und die Beikost möglichst erst nach 6 Monaten starten.
Mit der akuten Alkoholvergiftung ist die einmalige, übermässige Einnahme von Alkohol gemeint. Sie beeinflusst vor allem das Bewusstsein, sowie andere wichtige Körperfunktionen und führt schlimmstenfalls zum Tod.
SYMPTOMATIK
Die Symptome sind abhängig vom Promillegehalt im Blut. Sie können sich als Enthemmung, leichte Aggressivität, undeutliche Sprache, Koordinationsstörungen, Sehstörungen, Gedächtnisverlust, Erbrechen, bis hin zu Bewusstlosigkeit, Koma und Kreislaufversagen äussern.
THERAPIE
Wichtigste Massnahme ist es, Atmung und Kreislauf zu erhalten. Medizinische Überwachung ist daher unerlässlich!
Davon abgegrenzt wird der chronische Alkoholismus. Dabei verursacht der längerdauernde und wiederholte Alkoholgenuss schwere organische Schäden.
Alkoholentzung
Entzugssymptome bei chronisch Alkoholkranken können je nach Patient stark variieren und sind häufig 24 Stunden nach dem letzten Alkoholkosum am stärksten. Epileptische Anfälle beispielsweise können aber auch noch nach 48 Stunden auftreten.
SYMPTOMATIK
Typische Zeichen sind Unruhe und Angst, sowie Halluzinationen, Zittern, Schwitzen, Schwierigkeiten zu Sprechen, Schwächegefühl, hoher Puls, Übelkeit, Erbrechen und Durchfall.
THERAPIE
Alkohol sollte auch bei starken Symptomen nicht erneut verabreicht werden. Verschlechtert sich der Zustand, gilt auch hier die medizinische Überwachung als notwendig.
Der Begriff Aneurysma kommt aus dem Griechischen und bedeutet „Erweiterung“, gemeint ist eine Aussackung einer Arterie, durch einen Defekt in der Wandbeschaffenheit.
Man kann sich dies durchaus auch als defekten Gartenschlauch vorstellen, bei dem sich durch den Druck des Wassers eine Beule bildet.
Platzt der Schlauch, so kann einerseits das zu bewässernde Gebiet nicht ernährt werden und „trocknet aus“, andererseits entsteht lokal ein „Wasserschaden“!
Prinzipiell kann jedes Gefäss davon betroffen sein, brisant wird es jedoch dann, wenn eine grosse Arterie wie die Hauptschlagader oder aber Kopfgefässe betroffen sind.
Ein damit verbundener massiver Blutverlust kann zum Tod führen oder aber ein Organteil kann schweren Schaden nehmen durch die Minderversorgung – dies ist beispielsweise beim Gehirn der Fall.
SYMPTOMATIK
Typische Symptome beim Platzen eines Aneurysmas sind plötzliche, sehr starke (Kopf-)Schmerzen . Meist sind kleinere Aneurysmata unauffällig und machen keine Symptome oder eben erst, wenn sie platzen. Bisweilen werden sie zufällig bei Routineuntersuchungen entdeckt.
Bei bekanntem Aneurysma gilt es, die Gefahr zu bannen, wobei sich zwei Operationsmethoden etabliert haben:
THERAPIE
- Abklemmen mittels Metallklammern: Clipping
- Zustopfen des potentiellen Lecks: Coiling
Als Angina pectoris („Brustenge“) bezeichnet man einen häufig anfallartig auftretenden, thorakalen Schmerz, der durch eine Ischämie des Herzens ausgelöst wird. Die Angina pectoris ist das Kardinalsymptom der koronaren Herzkrankheit.
URSACHEN
Meist beruht die der Angina pectoris zugrunde liegende Durchblutungsstörung auf der Stenosierung (Verengung) eines Koronargefäßes. Letztere entsteht wiederum häufig auf dem Boden einer (generalisierten) Arteriosklerose; aber auch Spasmen der koronaren Blutgefäße können sich als sogenannte Prinzmetal-Angina manifestieren.
Typischerweise wird die Angina pectoris durch körperliche Anstrengung, Kälteexposition oder emotionalen Stress ausgelöst. Ein häufiger Trigger sind auch große Mahlzeiten.
SYMPTOMATIK
Die Symptome der Angina pectoris können sehr unterschiedlich ausgeprägt sein. Die meisten Patienten klagen weniger über einen ausgewiesenen, stechenden Schmerz, als vielmehr über ein Unwohlsein in der Brustgegend, das sich mit unterschiedlicher Ausprägung als
- dumpfer Schmerz
- Druck
- Schweregefühl
- Brennen
- Erstickungsgefühl
bemerkbar machen kann. Die Beschwerden können in Rücken, Nacken, Schultern oder sogar in die Kiefergegend ausstrahlen.
Der Schmerz dauert etwa 1 bis 5 Minuten an und lässt sich durch Applikation von Nitroglycerin lindern. Ein sekundenweise auftretender, kurzer Brustschmerz ist in der Regel keine Angina pectoris.
Beim Herzinfarkt kommt es oft zu einer besonders schweren und länger anhaltenden Angina pectoris, oft verbunden mit einer Ausstrahlung in den linken Arm.
THERAPIE
- Ruhe
- Meidung von starker körperlicher oder seelischer Belastung
- Sauerstoffgabe
- Medikamente (Aspirin)
- Beruhigungsmittel
EINLEITUNG
Asthma ist eine chronisch entzündliche Erkrankung der Atemwege.
Die Schleimhäute reagieren besonders empfindlich auf Reize wie Anstrengung, kalte Luft, psychische Belastung, bestimmte Medikamente oder Allergene wie Hausstaub, Milben und Pollen.
Kommt es zur Exposition mit den genannten Reizen, verengen sich die überempfindlichen Atemwege krampfartig, die Schleimhäute schwellen an. Anfallsartige Atemnot ist die Folge.
Ein Anfall kann von wenigen Minuten bis zu mehreren Stunden (selten über Tage), dauern. Auch das Intervall zwischen den Anfällen kann je nach Schwere erheblich variieren.
SYMPTOMATIK
Die typischen Symptome entstehen, weil die Atemwege dauerhaft entzündet und somit hyperempfindlich sind. Atemnot tritt häufiger morgens und nachts, nach körperlicher Anstrengung, bei Infektionen der Atemwege oder Kontakt mit Allergenen auf.
Oft ist ein pfeifendes Atemgeräusch beim Ausatmen zu hören. Zusätzlich kann durch die übermässige Schleimproduktion, Husten auftreten. Die Atmung fällt den Betroffenen sitzend und mit aufgestützen Armen leichter. So können sie nämlich die Atemhilfsmuskulatur (Rumpf, Brust und Teile des Schultergürtels) unterstützend einsetzen. Zwischen den Anfällen fehlen Symptome oft gänzlich.
THERAPIE
Bei einem schweren Anfall oder erstmaligem Auftreten sollte ein Arzt, oder eventuell ein Krankenhaus aufgesucht werden. Ist das Asthma hingegen bekannt und der Patient trägt einen Inhalationsspray auf sich, sollte dieser angewendet werden.
Ruhe zu bewahren und den Patienten nicht ausser acht zu lassen, sind ebenso wichtig, wie der Schutz vor schädigenden Einflüssen, wie beispielsweise Zigarettenrauch, kalter Luft oder Allergie-auslösenden Stoffe.
Um Asthma medikamentös zu behandeln, setzt man einerseits Stoffe ein, welche die Bronchien erweitern und andererseits solche, die die dauerhafte Entzündung der Schleimhäute hemmen.
Je nach Schwere, reicht die Inhalation mit einem Spray während des Anfalls aus, um sofortige Linderung zu erzielen. Tabletten oder sogar intravenöse Therapie werden bei schweren Fällen eingesetzt, wo bisweilen auch die künstliche Beatmung des Patienten in Erwägung gezogen werden muss.
Grundsätzlich richtet sich die Therapie nach einem Stufenplan, welcher individuell angepasst wird, um Anfälle zu verhindern und einen möglichst stabilen Zustand in den Intervallen zu erreichen.
Unterschied Asthmaanfall und Hyperventilation
Der Asthmaanfall sollte nicht mit der Hyperventilation verwechselt werden. Bei einem Asthmaanfall ist die Ausatmungszeit deutlich verlängert. Man hört während der Ausatmung zusätzlich ein pfeifendes Geräusch. Oft stützen sich die Patienten mit den Armen auf, um sich die Atmung zu erleichtern. Obwohl Asthmatiker den Asthmaanfall kennen, können sie teilweise sehr panisch wirken. Vor allem, wenn sie, wie in diesem Beispiel, ihren Spray nicht dabei haben.
Bei der Hyperventilation haben die Patienten eine sehr schnelle und oberflächliche Atmung. Die Ein- und Ausatmungszeit sind etwa gleich lang. Die Patienten wirken meist panisch. Das einzige, was man bei einer Hyperventilation machen kann, ist das sogenannte „Talking down“. Dabei versucht man den Patienten durch Sätze wie: „Ruhig atmen. Ruhig atmen. Versuche Ganz ruhig zu atmen“ aus der Hyperventilation herauszuholen. Aber Achtung, dies erfordert meist sehr viel Geduld.
Unter Asystolie versteht man einen Stillstand der elektrischen und mechanischen Herzaktion, der unbehandelt innerhalb weniger Minuten zum Tod führt.
Die Asystolie erkennt man an einer Nulllinie (engl. flatline) im EKG. Andere Symptome wie fehlende mechanische Herzaktion in der Echokardiografie und Pulslosigkeit des Betroffenen treten ebenfalls bei jeder Asystolie auf, können aber auch andere Ursachen haben.
URSACHEN
In den meisten Fällen geht der Asystolie ein Kammerflimmern voraus, das etwa durch einen Herzinfarkt ausgelöst werden kann. Eine solche sekundäre Asystolie ist also nicht Ursache, sondern Auswirkung eines Problems.
Nur bei circa 20 Prozent der Fälle liegt eine sogenannte primäre Asystolie vor. Sie beruht in der Regel auf einem Stillstand des Sinusknotens und der darunterliegenden untergeordneten Erregungszentren des Herzens.
THERAPIE
Bis zur weiterführenden Therapie durch Notarzt und Rettungsdienst müssen vom Ersthelfer Wiederbelebungsmaßnahmen (Herzdruckmassage und Beatmung) vorgenommen werden. Der Einsatz eines Herzschrittmachers kann im Weiteren notwendig werden.
Eine Asystolie kann – entgegen dem, was teilweise medial durch Arztserien verbreitet wird – nicht durch Defibrillation therapiert werden, da für deren Funktionieren noch eine irreguläre Herztätigkeit vorhanden sein muss, die im Idealfall wieder gleichgerichtet werden kann. Die medikamentöse Therapie erfolgt mit Adrenalin.
Verlegung der Atemwege
EINLEITUNG
Atemnot kennt viele Ursachen. Plötzlich auftretende Atemnot kann durch Verlegung der Atemwege durch Fremdkörper oder Anschwellen der Atemwege bedingt sein.
SYMTPOMATIK
- Offensichtliche Mühe zu atmen
- Plötzliches starkes Husten
- Pfeifendes Atemgeräusch
- Schnelles, oberflächliches Atmen
- Bläuliche Verfärbung von Lippen / Fingerspitzen
- Verschlechterung der Bewusstseinslage
ERSTE HILFE
- Störende Faktoren beseitigen (bei allergischer Reaktion / Asthma)
- Notruf 144 wählen (lassen)
- Bei Verschlucken: Schläge auf den Rücken; erschöpft der Patient: Heimlich-Manöver verliert er das Bewusstsein: Thoraxkompressionen
CAVE
- Besonders Kinder sind gefährdet, weil ihre Atemwege eng sind. Kleinste Zeichen für eine entstehende Atemnot müssen zwingend sofort zu einer Alarmierung von Notruf 144 führen.
- Wurde das Heimlich-Manöver durchgeführt, ist der Patient zu hospitalisieren. Durch die Kraftwirkungen auf die Bauchorgane können Verletzungen mit Blutungsfolge verursacht worden sein.
Oberes Sprunggelenk
Drei Bänder stabilisieren das äussere obere Sprunggelenk. Eine Bänderzerrung oder ein Bänderriss gehören zu den häufigsten Sportverletzungen des Sprunggelenks. In 90% der Fälle knickt der Fuss so um, dass die Aussenbänder überdehnt werden.
Bänderdehnungen sowie Bänderrisse am oberen Sprunggelenk geschehen meist durch einen Schlag, Sturz oder durch einen Fehltritt. Meistens handelt es sich nicht um schwerwiegende Verletzungen mit dauerhaften Folgen.
SYMPTOMATIK
Fast jede geschlossene Sportverletzung des Bewegungsapparates wird begleitet von Blutungen in das betroffene Gewebe – es entsteht ein so genanntes Hämatom (Bluterguss).
Weitere Beschwerden sind:
- Sofort einsetzender, meist starker Schmerz nach dem Unfallereignis
- Kraftlosigkeit, Bewegungseinschränkung, Instabilitätsgefühl im Gelenk bis hin zu Bewegungsunfähigkeit
- Schwellung, Druckempfindlichkeit
ERSTE HILFE
Primäres Ziel der Behandlung: Reduktion der Schmerzen und der Schwellung und Herstellung der Beweglichkeit sowie der Gehfähigkeit.
Die Erstbehandlung, welche wenn immer möglich bereits am Unfallort durchgeführt werden soll, erfolgt nach dem PECH-Schema:
P Pause – sofortiger Sportunterbruch
E Eis – Kühlen der verletzten Stelle, sofern die Stelle geschlossen ist (keine offene Wunde) Achtung: Eis nicht direkt auf die Haut geben, Gefahr von Kälteschäden.
C Compression – Druckverband verhindert die Schwellung und muss regelmässig geprüft werden.
H Hochlagern – Bei Verletzungen, welche die Extremitäten (Arme, Beine) betreffen, wird der Rückfluss des Blutes und der Schwellflüssigkeit durch Hochlagern erleichtert.
Probleme des Magen- Darm-Traktes, der Nieren und Harnwege werden hier im „Bauchraum“ besprochen, wo auch Platz für Hintergrundwissen zu internistischen Krankheiten und Notfallsituationen, sowie interessantes zu alltäglichen Beschwerden zu finden ist.
Wenn du nun die Reanimation soweit organisiert hast kannst du dich als nächstes um die Beatmung kümmern. Bei einem beobachteten Herz-Kreislaufstillstand sollten bis hierhin 2, maximal 3 Minuten vergehen.
Falls du es dir zutraust ist die Beatmung unerlässlich. Jeweils nach 30 Kompressionen folgen 2 Beatmungsstösse. Danach wir sofort weiterkomprimiert, bis der Defi Anweisungen für einen Unterbruch erteilt.
Damit du den Patienten beatmen kannst, musst du den Kopf leicht überstrecken, damit die Zunge die Atemwege nicht versperrt. Nun gibst du einen Atemstoss ab. Am einfachsten funktioniert dies, indem du mit deinem Mund die Nase des Patienten umschliesst. Wenn es dir leichter geht darfst du auch Mund zu Mund beatmen. Noch einfacher wird es unter Einsatz einer Beatmungsmaske, welche Mund und Nase des Patienten gleichzeitig umschliesst.
Sobald du satt am Patienten abdichtest stösst du deine Ausatmungsluft in die Lungen des Patienten. Puste solange bis sich der Brustkorb sichtbar hebt.
Eine Beckenfraktur ist ein Knochenbruch von Teilen des knöchernen Beckens. Sie tritt meist durch Verkehrsunfälle oder durch Stürze auf. Oft ist das Hüftgelenk beteiligt (Azetabulumfraktur). Innere Blutungen bei Beckenfrakturen sind lebensgefährlich.
SYMPTOMATIK
Neben Prellmarken und Hämatomen im Perianal- und Inguinalbereich kann eine Beckenasymmetrie bestehen. Weiterhin können Durchblutung, Motorik und Sensibilität (DMS) gestört sein. Bei Verletzungen von Gefässen und Nerven kann es zu Blutungen aus dem Genitale und dem After kommen. Als Hauptsymptom beklagt der Patient starke Schmerzen im Beckenbereich.
Relevante Kreislauf-/Bewussteinsstörung
Der Körper ist ein System. Kreislauf und Bewusstsein sind zwei wesentliche Elemente dieses Systems. Entsprechend sind sie voneinander abhängig. Ursachen für Störungen von Kreislauf und/oder Bewusstsein sind vielfältig: Verletzungen, Vergiftungen, Erkrankungen und Mangelversorgung.
Symptome sind
- Schwindel
- Verwirrtheit
- Störung des Bewusstseins
- Unwohlsein
- Bleiche Haut
Erste Hilfe bedeutet hier
- Notruf 144 wählen
- Patienten sichern (hinsetzen, hinlegen; ausser nach Kraftwirkung: dann nicht bewegen und Halsschienengriff)
- Bewusstlose Person, nicht atmend: Thoraxkompressionen und Einsatz AED (in zweiter Linie Beatmung)
- Bewusstlose Person, nach Kraftwirkung, gut atmend: nicht bewegen, Halsschienengriff
- Bewusstlose Person, keine Kraftwirkung, gut atmend: stabile Seitenlage
- Bei Verdacht auf Unterzuckerung: Zuckergabe in die Wangentasche (Zuckerpulver/-gel)
Beachte auch
Eine Störung des Bewusstseins ist immer ein Notfall. Entsprechend muss immer sofort mit einer medizinischen Fachperson Rücksprache genommen werden. Unwohlsein wird häufig geäussert. Jeder dritte Herzinfarkt hat keine oder nur leichte Symptome, z.B. Unwohlsein. Es gilt: Person beklagt Unwohlsein und ist 40 Jahre alt (oder älter) -> Immer Rücksprache nehmen mit medizinischer Fachperson.
Vertiefungsthemen
Relevanten Bewusstseinsstörungen können bei Kindern und Jugendlichen sehr unterschiedliche Ursachen zu Grunde liegen, z.B. Fieber, Unterzuckerung, Hirn- und Hirnhautentzündung, Sonnenstich, Hitzschlag etc. Weitere Ursachen können eine Schädel-Hirn-Verletzung oder auch eine Vergiftung sein. Bei Jugendlichen ist auch an einen allfälligen Konsum von Drogen oder Alkohol zu denken. Die «Maximalvariante» einer Bewusstseinsstörung ist die Bewusstlosigkeit.
Symptome sind
- Verwirrung
- Schläfrigkeit
- Benommenheit, Apathie
- Übelkeit / Erbrechen bei Vergiftungen
- Bewusstlosigkeit: keine Reaktion auf Schmerzreiz
Erste Hilfe bedeutet hier
- Notruf 144 wählen (lassen)
- Kind hinlegen
- Bewusstloses Kind mit normaler Atmung: stabile Seitenlage
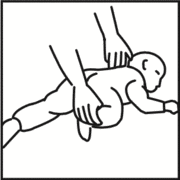
- Säugling: Bauchlage mit abgewinkeltem, leicht überstrecktem Kopf
- Bei Verdacht auf Unterzuckerung: Zuckergabe
- Bei Verdacht auf Sonnenstich/Hitzschlag: Kind in Schatten bringen, Kühlen von Kopf und Nacken
- Kontinuierliche Überwachung der Atmung
- Bewusstloser Patient mit Krafteinwirkung und normaler Atmung: Halsschienengriff
Beachte auch
Bewusstseinsstörungen sind immer Ausdruck einer Funktionsstörung des Gehirnes und stellen einen dringlichen Notfall dar.
Bewusstloses Kind mit möglicher Unterzuckerung: Zuckergabe in die Wangentasche in Form von Gel oder Pulver.
Bei Aussetzen der Atmung: sofort Wiederbelebungsmassnahmen einleiten.
Vertiefungsthemen
Harnwegsinfekt
EINLEITUNG
Harnwegsinfekte sind überaus häufig. Meistens werden sie durch die eigenen Darmbakterien verursacht, welche über die Harnröhre aufsteigen und zu einer Entzündung der Harnröhre oder der Blase führen.
Entzünden sich Harnröhre und/ oder Blase, spricht man von einem „unteren Harnwegsinfekt“. Steigen die Erreger weiter in Richtung Niere auf, nennt man dies einen „oberen“ Harnwegsinfekt.
Bei Fehlbildungen der Harnwege, Nieren- und Blasensteinen sowie Zuckerkrankheit treten Harnwegsinfekte begünstigt auf. Zudem sind Frauen, durch ihre anatomisch kürzere Harnröhre und die Nähe der Harnröhrenöffnung zum After, viel häufiger betroffen als Männer. Im Alter steigt die Erkrankunghäufigkeit der Männer allerdings an, da die gutartige Prostatavergrösserung einen Harnstau und somit einen Harnwegsinfekt begünstig.
SYMPTOMATIK
Typische Symptome beschränken sich meistens auf Probleme beim Wasserlassen: häufiger Harndrang, brennendes, teilweise schmerzhaftes Wasserlassen und rötliche Färbung durch Blutspuren im Urin. Ein allgemeinses Krankheitsgefühl, Fieber und Schmerzen im Bereich der Nierenlager sind Zeichen für einen aufsteigenden, in Richtung Nierenbecken fortschreitenden, Infekt.
THERAPIE
Ein bakterieller Infekt ist schnell mittels Teststreifen nachweisbar und wird durch eine kurze antibiotische Therapie behandelt. Wiederkehrende Harnwegsinfekte sind gerade bei jungen Frauen häufig und können auch ein Hinweis auf fehlende Hygiene, übermässigen Gebrauch von Intimwaschlotionen oder zu geringer Trinkmenge sein. Von wiederkehrenden Infekten betroffene Personen kennen die Symptome und können früh, durch bewährte Methoden wie Trinken von Tees und Preiselbeersaft, vorbeugen.
Nierenbeckenentzündungen sind komplizierte Erkrankungen. Sie erfordern eine intensivere Schmerz- und Antibiotikatherapie und können sowohl vorübergehendes wie auch dauerhaftes Versagen der Nierenfunktion nach sich ziehen.
EINLEITUNG
Der Blinddarm bezeichnet den sackförmigen Anfang des Dickdarmes. Im Volksmund ist damit (fälschlicherweise) der Wurmfortsatz des Blinddarmes gemeint (lateinisch: Appendix vermiformis). Er liegt beim Menschen im rechten Mittelbauch und kann auf einer Linie, welche vom Beckenknochen zum Bauchnabel gezogen wird, lokalisiert werden. Jedoch ist die exakte Lage von Mensch zu Mensch verschieden.
Auch seine Grösse ist unterschiedlich: Im Mittel ist er ca. 5 bis 8 cm lang und etwa 0,5 cm im Durchmesser. Glaubt man der Literatur, kann er eine Länge von bis zu 30 cm erreichen.
Die Funktion des Wurmfortsatz war lange Zeit umstritten. Wie man heute aber weiss, besteht der Appendix aus Gewebe des Immunsystems, welches eine wichtige Rolle in der Abwehrreaktion gegen Infektionen spielt. Er ist jedoch nicht lebensnotwendig.
Die akute Entzündung des Wurmfortsatzes, die Appendizitis, ist eine ernst zu nehmende Krankheit. Die rätselhafte „Seitenkrankheit“, wie man im Mittelalter sagte, hat manches Leben genommen, war gefürchtet und galt als unheilbar und todbringend.
SYMPTOMATIK
Die „typische Blinddarmentzündung“ beginnt mit diffusen Bauchschmerzen und Übelkeit. Innerhalb weniger Stunden wandert der Schmerz in den rechten Unterbauch, die Übelkeit nimmt zu – nicht selten muss der Betroffene erbrechen. Die Temperatur kann bis auf über 39 Grad steigen. Im Verlauf entzüdet sich das umliegende Bauchfell, was sich durch ausgeprägten Rüttel- und Loslassschmerz äussert.
„Platzt“ der Blinddarm, entleeren sich Eiter, Darmflüssigkeit und Darmbakterien in die Bauchhöhle. Dieser „geplatze Blinddarm“ stellt eine sehr gefährliche Situation dar, da die Entzündung so auf das Bauchfell und auf das ganze Innere des Körpers übergreifen kann. Entsprechend wichtig ist die rechtzeitige Diagnose einer Blinddarmentzündung, gefolgt von einer chirurgischen Entfernung des entzündeten Darmabschnittes.
Die Appendizitis ist häufig und betrifft Menschen jeden Alters, Geschlechts oder Herkunft.
THERAPIE
Muss der Blinddarm entfernt werden, so erfolgt dies heute zumeist in Schlüssellochtechnik, was kosmetisch schöner wird und einen kürzeren Aufenthalt im Spital erlaubt.
Die Basismassnahmen beim Kreislaufstillstand die die Versorgung der lebenswichtigen Organen mit O2 sichert, wird sowohl von Laien als auch von Profirettern praktiziert.
Die Massnahmen folgen dem ABCD-Schema.
Relevante innere/äussere Blutung
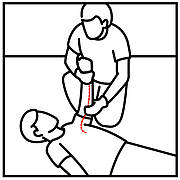
Relevante Blutungen müssen immer raschestmöglich gestoppt werden. Äussere Blutungen durch Druck auf die Wunde, innere Blutungen durch einen Eingriff des Chirurgen. Blutungen kommen durch scharfe oder stumpfe Gewalteinwirkungen zustande. Besonders innere Blutungen können länger unentdeckt bleiben.
Symptome sind
- Starke, gar spritzende Blutung nach aussen
- Bauchschmerzen
- Schwindel, Kraftlosigkeit
- Eintrübende Bewusstseinslage
- Atemnot
- Blässe, Kältegefühl, Kaltschweissigkeit
Erste Hilfe bedeutet hier
- Patient möglichst wenig bewegen, stehenden Patienten hinsetzen lassen
- Äussere Blutung durch Druck auf die Wunde stoppen
- Betroffene Extremität hoch halten (lassen)
- Druck auf die zuführende Arterie (Oberarminnenseite, Leiste)
- Druckverband anlegen
- Notruf 144 wählen (lassen)
- Bei Verdacht auf innere Blutung für schnellstmögliche Hospitalisation des Patienten mittels Rettungsdienst sorgen
Beachte auch
Blutet es relevant nach aussen, dann stoppe die Blutung sofort. Nutze dazu, z. B. die Hand des des Patienten, Deine Hand (mit Handschuh), irgendeinen Gegenstand wie z. B. ein Tuch, Papier und sobald verfügbar medizinische Gazen. Innere Blutungen sind häufig schwierig zu erkennen. Könnte eine relevante Kraft auf Brustkorb, Bauch und/oder Becken gewirkt haben, dann muss der Betroffene zwingend sofort mittels Rettungswagen hospitalisiert werden. Wer „heilt“ hier den Patienten? Nur der Chirurge im Operationssaal, sofern der Patient rechtzeitig bei ihm eintrifft.
Vertiefungsthemen
Innere und äussere Blutungen
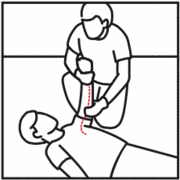
Relevante Blutungen müssen immer möglichst rasch gestoppt werden. Aufgrund des noch kleinen Blutvolumens können relevante Blutungen gerade bei Säuglin- gen und Kleinkindern rasch lebensbedrohlich werden. Äussere Blutungen lassen sich in der Regel durch direkten Druck auf die Wunde stoppen. Innere Blutungen, welche länger unentdeckt bleiben können, sind nur durch eine Operation be- herrschbar. Die rasche Hospitalisation ist in diesen Fällen entscheidend.
Symptome sind
- Starke, evtl. spritzende Blutung aus einer äusseren Wunde
- Bauchschmerzen bei inneren Blutungen
- Schwindel, Kraftlosigkeit
- Zunehmende Bewusstseinstrübung
- Blässe, Kältegefühl, Kaltschweissigkeit
- Atemnot
Erste Hilfe bedeutet hier
- Kind hinsetzen oder hinlegen
- Direkter Druck auf die blutende Wunde
- Betroffene Extremität hoch halten (lassen)
- Druck auf die zuführende Arterie (Oberarminnenseite/Leiste)
- Notruf 144 wählen (lassen)
- Druckverband anlegen, nötigenfalls abbinden
- Bei Verdacht auf innere Blutungen für schnellstmögliche Hospitalisation mittels Rettungsdiensts sorgen
Beachte auch
Für den primären Druck auf die blutende Wunde kann anfangs ein (Taschen-)Tuch oder auch die blosse Hand (Handschuhe!) verwendet werden. Sobald verfügbar, medizinische Gase verwenden. > Innere Blutungen sind schwierig und nur indirekt erkennbar. Nach relevanter Krafteinwirkung auf Bauch, Brustkorb und/oder Becken sind innere Blutungen möglich, und das Kind muss zwingend sofort mittels Rettungsdiensts hospitalisiert werden. Innere Blutungen können nur operativ gestoppt werden.
Vertiefungsthemen
Als Blutspende wird die freiwillige Abgabe von Blut bezeichnet. Wir unterscheiden:
- Vollblutspende: Bei dieser Art wird aus einer Vene in der Ellenbeuge meist etwa 500 ml Blut entnommen. Nach dem Spenden wird das Blut aufbereitet, konserviert und auf Erreger untersucht. Ist das Blut in Ordnung, so wird es in die einzelnen Blutbestandteile aufgetrennt und in der Blutbank eingelagert.
- Eigenblutspende: Steht man vor einer Operation, bei der man mit einem grossen Blutverlust rechnen muss, so kann man in einem Zeitraum von 2 bis 6 Wochen vor der Operation bis zu vier mal sein eigenes Blut spenden, das während der Operation wieder infundiert wird.
- Es ist auch möglich, nur einzelne Bestandteile wie Blutplättchen zu spenden. Die nicht benötigten Blutbestandteile werden dem Spender einfach wieder zugeführt.
Spenden dürfen Personen ab 18 Jahren, bei denen keine gesundheitlichen Bedenken vorliegen und die mindestens 50 kg wiegen. In der Schweiz ist das Spenden nur bis zu einem Alter von 75 Jahren erlaubt.
Gesunde Menschen könnten theoretisch alle zwei Monate 500 ml Blut spenden. In der Schweiz dürfen Männer jedoch nur alle drei, Frauen sogar nur alle vier Monate spenden.
Bei der Transfusion wird dem Patienten nur selten Vollblut transfundiert. Meist erhält er die Blutbestandteile, die er wirklich benötigt. Um Verklumpungen des Blutes zu vermeiden, wird dem Patienten Blut mit der entsprechenden Blutgruppe transfundiert. Notfalls kann jeder Empfänger ein Erythrozytenkonzentrat mit der Blutgruppe 0 erhalten.
Vor der Spende sollte man ausreichend trinken und eine Kleinigkeit essen. Nach der Blutspende sollte eine Ruhephase von etwa 10 Minuten eingelegt werden, damit sich der Körper auf den Blutverlust einstellen kann. Danach sollte wieder ausreichend getrunken und gegessen werden. Das Volumendefizit wird binnen weniger Stunden durch die Flüssigkeit ausgeglichen.
EINLEITUNG
Die Bronchiolitis, eine Entzündung der kleinen, knorpellosen Verästelungen der Atemwege und betrifft vor allem Säuglinge und Kleinkinder bis 2-jährig.
Da die Bronchiolen im Durchmesser deutlich kleiner sind als die Bronchien, führen die typischen Reaktionen der Entzündung (Anschwellen der Schleimhäute, Absonderung von Sekret etc.) schneller zu einer Einengung.
SYMPTOMATIK
Der eingeschränkten Belüftung folgen daher Symptome wie Atemnot, schnelle, flache Atmung, Husten, Einziehen der Brust beim Atmen, so genanntes Nasenflügeln und Allgemeinsymptome wie Fieber, Müdigkeit und Trinkschwäche.
THERAPIE
Die Therapie unterscheidet sich nicht von der einer Bronchitis. Antibiotika sind nur notwendig, wenn eine Infektion durch Bakterien nachgewiesen wurde.
Da in den meisten Fällen jedoch Viren verantwortlich gemacht werden können, bleibt die symptomatische Behandlung die Therapie der Wahl.
Normalerweise heilt die Erkrankung innert 5 bis 7 Tagen folgenlos ab.
Wichtig sind eine gute Versorgung mit Flüssigkeit, allenfalls Fiebersenkung und die Behandlung der Atemnot. Bei starken Atembeschwerden und deutlichen Zeichen der Minderversorgung mit Sauerstoff sollte ein Krankenhausaufenthalt in Erwägung gezogen werden.
Aktue Bronchitis
EINLEITUNG
Als Bronchitis bezeichnet man eine Infektion der Atemwege, wobei der akute vom chronischen Verlauf unterschieden wird.
Als akute Bronchitis bezeichnet man die akute Infektionen der unteren, verzweigten Atemwege. Sie sind häufig und entstehen durch viralen Infekt.
Bakterien spielen jedoch bei der „Superinfektion“ eine wichtige Rolle; dann, wenn die Schleimhäute durch Viren bereits vorgeschädigt wurden, oder aber der Patient ein generell geschwächtes Immunsystem hat.
SYMPTOMATIK
Die Beschwerden entsprechen den typischen Erkältungszeichen:
- Husten
- Fieber
- Gliederschmerzen
- Heiserkeit
- allenfalls Schnupfen und
- brennende Augen
Die Diagnose wird klinisch, also nach ausführlicher Befragung und Abhören der Lungen sowie Untersuchung von Ohren, Mund, Nase und Rachen sowie Abtasten von Lymphknoten, gestellt.
In ernsteren Fällen d.h. wenn der Verdacht einer bakteriellen Infektion besteht, sich Symptome verschlechtern oder aussergewöhnlich lange hinziehen, werden ausserdem eine Blutentnahme und ein Röntgenbild des Oberkörpers notwendig.
THERAPIE
Zur Therapie lässt sich sagen, dass eine leichte Bronchitis meist keine Medikamente erfordert. Jedoch empfehlen sich Fieber senkende Massnahmen bei hohem Fieber, Hustentherapeutika bei zu starkem Husten, Inhalationen oder schleimlösende Präparate bei entsprechender Verschleimung und bei komplizierteren Fällen gar ein Antibiotikum.
Wichtig ist eine genügende Flüssigkeitsaufnahme und Schonung. Bei gesunden und abwehrstarken Individuen nimmt die akute Bronchitis einen harmlosen Verlauf und heilt ohne Folgen innert 7 bis 10 Tagen ab.
Komplikationen wie Lungenentzündungen betreffen Menschen, deren Immunsystem abgeschwächt ist (alters- oder krankheitsbedingt).
Chronische Bronchitis
EINLEITUNG
Von chronischer Bronchitis spricht man definitionsgemäss bei Patienten, welche „zwei Jahre in Folge, während mindestens dreier Monate unter starkem Husten und Auswurf“ litten.
Die häufigste Ursache ist das Rauchen. Durch jahrelange Schädigung der Atemwege verdicken sich die Schleimhäute und sondern zähen Schleim ab.
Gleichzeitig verlieren die feinen Flimmerhärchen, die Schadstoffe und Schleim aus den Lungen heraus transportieren sollen, ihre Funktionsfähigkeit.
SYMPTOMATIK
Vermehrter Husten und Auswurf ist die Folge, um den Schleim los zu werden.
Als Folge können chronisch einengende Lungenerkrankung (COPD), Überblähung der Lungen (Emphysem) oder Herzinsuffizienz auftreten.
Den Patienten fällt das Atmen schwer, und im Verlauf nimmt die ausreichende Versorgung des Körpers mit Sauerstoff ab, was in schweren Fällen eine Langzeittherapie mit Sauerstoff erfordert.
Wie auch beim Asthma fällt es den Patienten leichter, in sitzender Position und mit aufgestützten Armen zu atmen.
Knochenbruch (Fraktur)
EINLEITUNG
Als Definition eines Knochenbruches gilt „der Unterbruch in dessen Kontinuität, unter Bildung von zwei oder mehr Bruchstücken“.
Ursachen können Gewalteinwirkung oder zu hohe Belastung bei einem gesunden Knochen oder ein, durch Krankheit vorgeschädigter Knochen, welcher ohne Gewalteinwirkung bricht.
SYMPTOMATIK
Es gibt „sichere“ und „unsichere“ Hinweise für einen Knochenbruch:
- sichere Hinweise: Sichtbare Knochenteile die aus der Haut ragen, Körperteil schaut in die falsche Richtung, auffälliges Knochenknirschen
- unsichere Hinweise: Schwellung, Schmerz, eingeschränkte Beweglichkeit.
THERAPIE
Als Nothilfemassnahme sollen Blutungen gestoppt und Extremitäten geschient, hochgelagert und gekühlt werden. Merksatz: RICE (Rest – Ice – Compression – Elevation)
Ist die Beweglichkeit oder die Sensibilität gestört oder zeigt sich die betroffene Extremität in abnormaler Farbe (d.h. alles andere als rosig) sollte dringend ein Arzt hinzugezogen werden!
Dank diesem Test kann man einen Trainingsplan zusammenstellen, welcher individuell auf die einzelnen Fahrer abgestimmt ist.
Wenn wir uns bewegen, verbraucht unser Körper Energie. Diese kann er aus Kohlenhydraten (Zucker), Fetten oder Eiweiss (Proteine) gewinnen, welche wir vor oder während der Aktivität in Form von Nahrung zu uns nehmen. Damit wir aber auch bei hoher körperlichen Anstrengung immer genügend Energie zur Verfügung haben, stehen unserem Körper verschiedene Mechanismen zur Energiegewinnung zur Verfügung.
Ohne Produktion von Milchsäure und ohne Verbrauch von Sauerstoff
Über diesen Weg setzt der Körper alle Energie frei, welche bereits produziert wurde – wie bei einer Batterie. Leider reicht unsere Batterie nur für 6 bis 8 Sekunden und ermöglicht uns höchstens noch einen Schlusssprint.
Mit Produktion von Milchsäure aber ohne Verbrauch von Sauerstoff
Auf diesem Weg wird aus Zucker Energie produziert. Dabei fällt Milchsäure als Abbauprodukt an. Dieses wird in verschiedene Organe und in die Muskeln verteilt, wo es dann abgebaut wird. Wie es der Name bereits sagt, handelt es sich um eine Säure. Wenn es sich im Muskel sammelt, wird dieser sauer. Das „saure“ Gefühl in den Beinen nach sehr starker Anstrengung, kennst du bestimmt. Je nach Trainingszustand kann man das Laktat schneller oder weniger schnell abbauen. Dieser Stoffwechselprozess kommt bei fast maximaler Leistung zum Zuge. Diese fast maximale Leistung kann der Körper nur ca. 50 Sekunden aufbringen. Danach ist der Laktatspiegel zu hoch und wir müssen einen Gang runterschalten.
Ohne Produktion von Milchsäure und mit Verbrauch von Sauerstoff
Für länger dauernde Anstrengungen bei geringer Intensität (z.B. Joggen, Fahrradtour) setzt unser Körper auf den sogenannten „aeroben“ Stoffwechsel. Dabei wird Zucker und Fett unter Verbrauch von Sauerstoff zu Energie umgewandelt. Da hier kein Laktat anfällt und wir über genügend Fettdepots verfügen, können wir dank diesem Weg ziemlich lange Sport treiben, ohne merklich zu ermüden.
Beim Conconi-Test sitzt jeder Fahrer auf einem Indoor-Fahrrad und fährt mit einer konstanten Trittfrequenz. In regelmässigen Abständen wird der Widerstand und somit auch die Leistung des Fahrers erhöht. Am Ende jeder dieser Stufen (bevor es wieder strenger wird) notiert jemand die Pulsfrequenz und misst die Menge an Laktat, welche sich im Blut befindet. Der Test dauert solange, bis der Fahrer nicht mehr weiterkann.
Auf Grund der Kurven, welche aus den Messdaten (Laktatwerte, Pulsfrequenz) ermittlet werden, kann man die sogenannte „anerobe Schwelle“ bestimmen. Diese bestimmt denjenigen Punkt, an dem sich die Laktatproduktion und der Laktatabbau die Waage halten. Das ist also die höchste Leistung, welche man über längere Zeit aufbringen kann, ohne „sauer“ zu werden. Dank der gewonnenen Erkenntnis können wir sehr effizient trainieren, da wir nun wissen, in welchem Pulsbereich, welcher Stoffwechselweg primär zum Zuge kommt. Je nach unseren Bedürfnissen trainieren wir Ausdauer, Sprint etc.

Bei einem Herzstillstand ist das einzige, was die Person retten kann, ein Defibrillator. Innerhalb von 3 Minuten sollte der nächste Defibrillator erreichbar sein.
Deshalb empfehlen wir allen, sich ein solches Gerät anzuschaffen. Ein einfaches Modell reicht aus und kann im Notfall den entscheidenden Unterschied ausmachen.
Das Dermatom ist das von einem Rückenmarksnerven (Spinalnerven) sensibel innervierte segmentale Hautgebiet.
Durch Kenntnis der Dermatome können bei Sensibilitätsstörungen die Ausfälle einem bestimmten Rückenmarkssegment zugeordnet werden, z.B. beim lumbalen Wurzelsyndrom. Die Dermatome sind nicht scharf abgegrenzt.
Wir empfehlen, ohne Blutdruckmessgeräte, Pulsoxymeter und Ähnlichem zu arbeiten. Denn was im Notfall interessiert, ist nicht eine genaue Zahl, sondern eine Einschätzung, ob es dem Patienten schlecht oder gut geht.
Für eine Beurteilung von Puls und Blutdruck ist es hilfreich, am Handgelenk des Patienten den Puls zu fühlen. Man merkt schnell, ob dieser im normalen Bereich ist. Ein stark, bzw. schwach fühlbarer Puls deutet zudem auf einen hohen, bzw. tiefen Blutdruck hin.
EINLEITUNG
Die Diphtherie wird durch ein giftstoffbildendes Bakterium verursacht und kann von Mensch zu Mensch, via Tröpfchen- oder Schmierinfektion, übertragen werden. Durch die Einführung der Impfung tritt die Diphterie in der Schweiz nahezu nicht mehr auf.
SYMPTOMATIK
Etwa 2 bis 6 Tage nach Ansteckung treten ein plötzliches Krankheitsgefühl, Schmerzen im Hals- und Rachenraum, Heiserkeit sowie typischerweise „bellender Husten“ auf. Hohes Fieber ist eher selten. Das freiwerdende Toxin der Bakterien greift auf Herz- und Nervensystem über.
Typischerweise wird zuerst der Nasen-Rachenraum besiedelt, wo die Schleimhäute geschädigt werden und es zur Bildung von festen, grauen Belägen kommt. Diese Beläge sind nicht abwischbar und können sich gelegentlich auf den Kehlkopf ausbreiten (Krupp), was zu Atemnot und Erstickungsanfällen führen kann.
Schwere Komplikationen wie die Entzündung des Herzmuskels, Herzrhythmusstörungen, Herzversagen und bei Beteiligung des Nervensystems (Augenmuskel-, Rachen- und Schluckmuskellähmungen) sind dann häufiger, wenn nicht sofort eine Therapie eingeleitet wurde.
THERAPIE
Bei Verdacht auf Diphtherie ist eine Krankenhauseinweisung nötig. Die Therapie beinhaltet die Gabe von Antibiotikum sowie Diphtherie-Antitoxin.
Die wichtigste Prophylaxe ist die Schutzimpfung!
EINLEITUNG
Dengue ist eine akut fiebrige Viruserkrankung, welche durch die Aedes-Mücke übertragen wird. Sie ist vorzugsweise in den Tropen Südostasiens, sowie in Teilen Zentral-, Südamerikas und Afrikas zu finden.
Es existieren vier verschiedene Erregertypen. Eine durchgemachte Erkrankung schützt zwar vor erneuter Infektion mit demselben Typen, jedoch nicht vor den übrigen Drei.
SYMPTOMATIK
Die Diagnose „Dengue“ ist nicht ganz einfach, zumal sich Patienten meistens mit Anzeichen eines harmlosen, grippalen Infektes präsentieren. Symptome wie Übelkeit, Erbrechen, Bauchschmerzen und Durchfall können den Untersucher weiter irreführen.
Meistens verläuft die Infektion mild. Hauptsymptomen sind Fieber, grippale Allgemeinsymptome und einem Hautausschlag. Im Englischen wird die Erkrankung auch „break bone fever“ genannt, da es zu sehr starken Gliederschmerzen kommen kann. In wenigen Prozent kommt es zu fatalen, spontanen inneren und äusseren Blutungen.
Falls spontane Blutungen auftreten, enden, ohne adäquate Behandlung, bis zu 50 Prozent der Fälle tödlich. Mit rechtzeitiger Behandlung sinkt die Sterberate auf unter 1 Prozent.
THERAPIE
Bisher ist keine ursächliche Therapie bekannt, man kann sie daher nur symptomatisch behandeln (ausserdem ist keine prophylaktische Impfung auf dem Markt). Wichtig ist in allen Fällen, der ausreichende Schutz vor den krankheitsübertragenden Insekten mittels Kleidung und Insektensprays.
Heroin
Im Jahr 2012 hat sich die Schliessung des Platzspitz, dem „Needlepark“, zum 20. Mal gejährt. Zürich war weltweit bekannt für seine offene Drogenszene, wobei tausende von Süchtigen täglich konsumierten und mit Drogen, v.a. Heroin, handelten. Laut Berichten mussten fast 4000 Süchtige wegen einer Überdosis wiederbelebt werden. Das Elend war riesig.
SYMPTOMATIK
Charakteristische Merkmale für eine Heroinvergiftung (Opiatvergiftung) sind Bewusstseinsstörung, eine stark verlangsamte Atmung, und verkleinerte Pupillen (Stecknadelkopf gross). Schwere Fälle zeigen auch Nierenversagen, Muskelschäden oder Hirninfarkte.
THERAPIE
Wichtig ist in jeden Fall:
- Selbstschutz: liegen noch Spritzen herum?
- 144!
- Seitenlagerung
- Sicherung der Atemwege
Von ärztlicher Seite kann ein Gegengift verabreicht werden.
PROHYLAXE
Die offene Szene und deren Schluss hat viel bewegt und verändert in der schweizer Drogenpolitik. So wurde hart für „Spritzenabgabestellen“ gekämpft, wo gebrauchte, gegen neue Spritzen eingetauscht werden können. So soll die Ansteckung von übertragbaren Krankheiten wie Hepatitis und HIV einigermassen eingedämmt werden. Auch in Präventionsfragen, Auffangstellen, Suchtprogrammen und Entzugstherapien hat sich seither viel getan.
Kokain
Kokain wird sehr häufig konsumiert, da seine Hauptwirkung aus einer massiven Stimulation, Steigerung von Kraft und Aggression und Hang zu grandiosen Aktionen besteht. Nach dem Konsum braucht der Körper, insbesondere das Gehirn, einige Zeit (Stunden bis Tage) um den Stoff abzubauen. Es folgt daher die sogenannte Depressionsphase, wo Verstimmungen, Müdigkeit und Teilnahmslosigkeit auftreten können – der Körper wird in dem Sinne wieder runtergefahren.
Vergiftungsfälle sind eher selten, dann jedoch komplizierter Natur: schneller Puls, schnelle Atmung, erhöhter Blutdruck, Fieber und Wahnvorstellungen. Hohe Dosen verursachen Herzrhythmusstörungen, Gehirnblutungen und Krampfanfälle.
Wenn der Patient atmet und du keinen Verdacht auf eine Wirbelsäulenverletzung hast, schaue, ob er Verletzungen hat. Falls er stark blutet, musst du diese Blutung stillen. Dies macht man mithilfe eines Druckverbandes.
Lege zuerst eine sterile Kompresse direkt auf die blutende Stelle. Nun folgen zur Fixierung der Kompresse wenige Umdrehungen mit einem nicht elastischen Verband. Nehme nun einen harten Gegenstand (Feuerzeug/zweiter Verband/…) und drücke ihn auf die (zugedeckte) blutende Stelle. Binde ihn mithilfe des Verbandes unter sattem Zug fest. Knöpfe den Verband am Ende ebenfalls direkt über der Wunde zu, um den Druck zusätzlich zu erhöhen.
Falls die Blutung so nicht stoppt, binde mit einem weiteren Verband ein zweites Druckpolster auf das erste.
EINLEITUNG
Akuter Durchfall (medizinisch: Diarrhö) ist häufig und hört in der Mehrheit der Fälle von selbst wieder auf. Dahinter verstecken sich eine Vielzahl möglicher Ursachen: Von harmloser Nervosität bis hin zur lebensbedrohlichen Infektion.
Ursache können einerseits Erreger (Bakterien, Viren oder Parasiten) sein, andererseits können aber auch Unverträglichkeiten gegenüber bestimmten Speisen, z.B Mangel eines spezifischen Enzymes, sein.
Meistens ist keine weitere Abklärung nötig und es genügt, eine ausreichende Flüssigkeitszufuhr sicherzustellen.
SYMPTOMATIK
Die Definition der Diarrhö beinhaltet sowohl „zu häufiger“ und „zu wässriger“ Stuhlgang, wie auch eine „erhöhte Stuhlmenge“.
Alarmsymptome, welche eine Abklärung erfordern, sind:
- Blutige Stühle
- Schwere Allgemeinsymptome wie hohes Fieber, Apathie und die Gefahr der Austrocknung
- Anhalten der Symptome während mehr als drei Tagen
- Schweres Grundleiden
- Rückkehr nach Reisen in die Tropen
- Säuglinge
- Wenn eine ganze Gruppe von Leuten betroffen ist
THERAPIE
Die allerwichtigste Massnahme ist die „Rehydrierung“ (Zuführen von Flüssigkeit). Vor allem Kinder und ältere Personen sind bei Wasserverlust, wie dies beim Durchfall erheblich der Fall ist, gefährdet. Wenn keine festen Speisen aufgenommen werden können, sollen Fruchtsäfte, gezuckerte Tees und Suppen getrunken werden.
Reisedurchfall
In Reiseländern wo das Leitungswasser verschmutzt ist, geraten Keime über ungekochte Speisen, ungeschälte Früchte oder Trinkwasser in den Körper, wo sie ihr Unwesen treiben und nach Stunden bis Tagen Durchfälle auslösen.
Wie in den meisten Fällen von Durchfall, verläuft auch der Reisedurchfall eher mild. Sollten sich jedoch Fieber oder oben genannte Alarmsymptome zeigen, gilt es, ärztlichen Rat einzuholen.
Es empfiehlt sich, für längere Reisen, Rucksacktouristen oder Reisen in abgelegeneren Gebieten, Elektrolytlösungen und Tabletten zur Reinigung des Letiungswassers bei sich zu tragen. Mit der Einnahme von Durchfallmedikamenten (Bsp. Immodium), ohne ärztliche Verordnung, ist Vorsicht geboten. Diese Hemmen die Darmbewegungen, wobei die Erreger nicht mehr ausgeschieden werden können, sondern somit mehr Raum und Zeit haben, sich zu vermehren. Empfehlenswert ist unter Umständen medizinische Kohle, welche hilft, die Keime aufzunehmen und auszuscheiden.
Für Reisende gilt: „wash it, cook it, peel it- or forget it!“
Das EKG ist die wichtigste Untersuchung um die elektrische Aktivität des Herzmuskels aufzuzeichnen.
Jeder Pumpfunktion des Herzens geht eine elektrische Erregung voraus, die im Normalfall vom Sinusknoten, dem primären Schrittmacher des Herzens, ausgeht und über das Erregungsleitungssystem des Herzens zu den Muskelzellen läuft. Diese elektrischen Potentialänderungen am Herzen kann man durch EKG-Elektroden an der Körperoberfläche abgreifen und in der Zeitachse aufzeichnen. Es resultiert ein immer wiederkehrendes relativ gleichförmiges Bild der elektrischen Herzaktion. Eine Pulsschlag enthält jeweils ein P-QRS-T-Komplex.
EINLEITUNG
Da der Weg der Eizelle über die Befruchtung bis zur Einnistung in der Gebärmutter ein komplexer Vorgang ist, kann es durch beispielsweise Fehlbildungen, Narben oder Schlicht einem kleinen Fehler im Ablauf, zu einer Einnistung des Embryos ausserhalb der Gebärmutter kommen. Da jedoch nur die Gebärmutter dafür angelegt ist, eine Schwangerschaft auszutragen und einen Embryo ausreichend zu versorgen, bedeutet dies ein frühzeitiges Ende der Schwangerschaft, eine Fehlgeburt.
Eine Entzündung der Eileiter gilt als Hauptursache für die Fehleinnistung des Embryos. Weiter sind Fehlbildungen, Vernarbungen nach chirurgischen Eingriffen im Beckenbereich verantwortlich für eine gestörte Durchlässigkeit der Eileiter. Höheres Alter, Unfruchtbarkeit oder künstliche Befruchtung, Rauchen, Endometriose und entzündliche Erkrankungen des Beckens gelten als Risikofaktoren.
SYMPTOMATIK
Eine Schwangerschaft ausserhalb der Gebärmutter (extrauterine Schwangerschaft), entwickelt sich zu Beginn wie eine normale Schwangerschaft und wird auch als solche bemerkt (ausbleiben der Monatsblutung, Schmerzen im Unterleib, positiver Schwangerschaftstest etc.). Je nachdem wo sich die Eizelle eingenistet hat und wie lange die Schwangerschaft schon besteht, reicht das Spektrum der Symptome von starken Unterleibsschmerzen, leichten bis massiven Blutungen, Magen-/ Darm Beschwerden bis hin zum Schock. Es handelt sich um einen dringenden Notfall, da massive Blutungen und lebensbedrohliche Komplikationen auftreten können!
THERAPIE
Wenn eine extrauterine Schwangerschaft sich nicht bereits von selbst, mit einer Fehlgeburt, beendet hat, ist eine medikamentöse oder operative Therapie notwendig. Abhängig davon, ob der betroffene Eileiter gerissen ist (und deshalb entfernt werden muss) und wie früh die Problematik überhaupt festgestellt wurde, kann auch Eileiter-erhaltend operiert werden, was vor allem bei bestehendem Kinderwunsch wichtig ist.
SELBSTSCHUTZ!
Bei Verdacht auf Elektrizität als Ursache eines Unfalls als erstes die Stromquelle eruieren und ausschalten!
Grundsätzlich ist das Ausmass einer Verletzung durch Elektrizität von mehreren Faktoren abhängig:
- Energie Menge
- Elektrische Spannung
- Wechselstrom/ Gleichstrom ( Wechselstrom ist gefährlicher, es braucht für eine verletzung in ähnlichem Ausmass 3-4x weniger Spannung)
- Gewebewiederstand (besonders gefährlich, wenn Feuchtigkeit mit im Spiel ist, welche den Hautwiederstand herabsetzt)
- Kontaktzeit (Der gebräuchliche Wechselstrom kann zu Verkrampfungen führen, was beispielsweise ein Loslassen der Stromquelle verunmöglichen kann und daher die Kontaktzeit verlängert!)
- Stromverlauf im Körper
SYMPTOMATIK
- Spastische Krämpfe bei bleibendem Stromkontakt
- Verbrennungszeichen
- Herzrhythmusstörungen
- Bewusstlosigkeit
- Atemnot
- Schmerzen auf der Brust, evtl. in Arm, rücken oder Kinn ausstrahlend
Die Sichtbaren Verletzungen repräsentieren selten das ganze Ausmass der Verletzung!
ERSTE HILFE
- Bergung nach Unterbrechung des Stromkreises
- Reanimation, falls nötig
- Halsschienengriff bei Sturz
Unter einer Embolie versteht man in der Medizin den teilweisen (partiellen) oder vollständigen Verschluss eines Gefässes durch eingeschwemmtes Material (Embolus). Im engeren Sinn bezieht sich Embolie auf den Verschluss von Blutgefäßen.
FORMEN
Nach pathologischer Klassifizierung unterscheidet man folgende Embolieformen:
- Thrombembolie: Verlegung des Gefässquerschnittes durch ein Blutgerinnsel, das sich beispielsweise bei einer Gerinnungsstörung in Form einer Thrombose bilden und später losreißen kann.
- Fettembolie: Einschwemmung von Fett ins Blutgefäss-System, dass durch Traumen, beispielsweise Operationen, aus Fettgewebe freigesetzt wurde
- Knochenmarkembolie: Bei Frakturen, vor allem der langen Röhrenknochen, kann es zur Embolisierung durch Teile des Knochenmarks kommen
- Gasembolie: Verlegung des Gefäßes durch Gas- oder Luftblasen, beispielsweise bei der Taucherkrankheit
- Tumorembolie: Verlegung der Gefäße durch Tumorzapfen oder Metastasen
EINLEITUNG
Die Epiglottitis ist eine Entzündung des Kehldeckels und wird meist durch die Infektion mit dem Bakterium Haemophilus Influenzae verursacht. Kinder zwischen 2 bis 6 Jahren sind am häufigsten betroffen. Jugendliche und junge Erwachsene können ebenfalls daran leiden. Dank der guten Durchimpfung (so genannte Hib Impfung) tritt die Krankheit in unseren Breitengraden nur noch selten auf, der Verlauf ist jedoch hoch akut und in bis zu 20% tödlich.
Eine Epiglottitis ist also ein ernst zu nehmender Notfall!
SYMPTOMATIK
Symptome sind starke Schluckschmerzen, erhöhter Speichelfluss, klossige Sprache (wie wenn das Kind eine heisse Kartoffel im Mund hätte), plötzlich auftretendes Fieber, Atemnot und pfeifendes oder schnarchendes Atemgeräusch. Diese typischen Krankheitszeichen treten plötzlich auf und führen zu einer schnellen Verschlechterung des Gesundheitszustandes. Die Kinder wirken aus völliger Gesundheit heraus schwer krank.
Jede Aufregung, Angst oder zusätzliche Anstrengung kann die Atemnot verschlechtern.
THERAPIE
Der Transport ins Krankenhaus und eine medikamentöse Therapie mit abschwellenden Arzneimitteln wie Kortikosteroiden und Adrenalininhalation ist zwingend. Gleichzeitig ist die Gabe eines Antibiotikums angezeigt, um den verursachenden Erreger schnell eliminieren zu können.
Verschlechtert sich die Atemnot, muss intubiert werden, um die Atemwege zu sichern und eine ausreichende Sauerstoffversorgung zu gewährleisten.
EINLEITUNG
Als Epilepsie wird ein Krankheitsbild bezeichnet, welches durch längerdauernde und unkontrollierte Entladungen von Nervenzellen, eine Art Gewitter im Kopf, ausgelöst wird.
SYMPTOMATIK
Ein epileptischer Anfall kann sich verschiedentlich äussern; häufig sind Krampfanfälle und Zuckungen des ganzen Körpers, oder nur Teilen davon. Aber auch ein Zusammensinken oder „apathisch werden“ des Patienten kann Form eines epileptischen Geschehens sein. In der Regel ist der Patient während eines Anfalles nicht ansprechbar. Das Zustandsbild normalisiert sich nach einigen Minuten und die betroffene Person ist anschliessend sehr erschöpft, müde, desorientiert oder sogar bewusstlos. Meistens kommt es zusätzlich zu einem Biss in die Zunge und zu Einnässen (Urinabgang).
Ein epileptischer Anfall kann ausgelöst werden durch:
- Schlafentzug
- Stroboskop
- Medikamente
- Hirnschaden (z.B. durch einen Schlaganfall, Entzündungen im Hirn)
- Fieber
- vieles mehr
Status epilepticus (Notfall): Beim Status epilepticus treten die epileptischen Anfälle in so kurzen Abständen auf, dass sich der Betroffene zwischendurch nicht mehr erholen kann. Ca. 10% der Epilepsie-Kranken erleben irgendwann einen Status epilepticus.
URSACHE
Bei der Entstehung von epileptischen Krampfanfällen kann es sich um krankhafte Entladungen von Nervenzellgruppen oder um eine fehlende Begrenzung der gesteigerten Erregbarkeit von Nervenzellen handeln.
Folgende Faktoren können zu einer Epilepsie führen:
- Angeborene Hirnschädigungen oder -fehlbildungen
- Hirntraumen durch Unfälle oder Schläge auf den Kopf
- Tumore
- Hirnhautentzündung oder Gehirnentzündungen
- Stoffwechselkrankheiten
- Vergiftungen mit Alkohol, Drogen, Medikamenten, Chemikalien
- Durchblutungsstörungen im Gehirn
THERAPIE
Ein „Anfall“ hört meistens von selbst wieder auf. Wichtig ist, dass man den Patienten während des Anfalles vor Verletzungen (insbesondere des Kopfes) schützt. Dabei soll der Kopf des Patienten nicht festgehalten werden, sondern die Hände des Helfers folgen den Bewegungen des Kopfes und schützen ihn so vor Verletzungen.
Da die Dauer eines Anfalls von entscheidender Bedeutung ist, sollte versucht werden, die Zeit im Auge zu behalten. Sie gibt dem Sanitäter bzw. Notarzt wichtige Informationen zum weiteren Vorgehen.
Es dürfen keine Gegenstände in den Mund oder zwischen die Zähne geschoben werden (wie das früher üblich war). Es sollte auf jeden Fall ein Arzt herbeigezogen oder aufgesucht werden.
Der EpiPen ist eine Spritze, die mit Adrenalin (Epinephrin) gefüllt ist. Adrenalin ist ein Hormon, das die Blutgefässe verengt und die Atemwege erweitert.
Während einer schweren Allergie-Attacke kann der Körper auf diese Anreize so stark reagieren, dass ein sogenannter anaphylaktischer Schock eintritt. Symptome sind Atemnot, Engegefühl in der Brust, schwere Hautausschläge, Magen-Darm-Symptome, Schwellung der Zunge, Schwierigkeiten beim Schlucken, Herzprobleme und Ohnmacht. Durch die direkte Verabreichung von Adrenalin mit dem EpiPen Auto-Injector diese Symptome sind (vorübergehend) bekämpft.
ANWENDUNG
- Entferne die Schutzkappe (dunkelblau oder grau)
- Stelle das orange Ende des EpiPen Auto-Injector senkrecht zur Seite des Oberschenkels
- Drücke nun den Stift fest gegen das Bein, dies wird dazu führen, dass die Nadel ins Bein schiesst
- Halte den EpiPen gegen das Bein für 10 Sekunden gedrückt
- Entferne den EpiPen und reibe für 10 Sekunden über den injizierten Bereich.
Nach Gebrauch kann man die Spritze (mit Schutzkappe) wegwerfen.

Eine durch Kälte verursachte, lokale Schädigung von Körpergewebe. Gefährdete Körperregionen sind die Extremitäten, Zehen, Finger, Nase, Ohren und Kinn.
Achtung: Bei Nässe und Wind können Erfrierungen schon bei Temperaturen über 0° auftreten.
SYMPTOMATIK
Wie auch bei den Verbrennungen, werden die Erfrierungen in 3 Grade eingeteilt:
- Erfrierung 1°: Rötung der Haut
- Erfrierung 2° oberflächlich: Blässe, Blasen mit klarer Flüssigkeit, Gefühl erhalten (Schmerz)
- Erfrierung 2° tief: bläuliche Verfärbung, Blasen mit blutiger Flüssigkeit, Sensibilitätsstörung (Achtung: kein Schmerz!)
- Erfrierung 3°: Zerstörtes Gewebe
THERAPIE
In der Regel sollen gefrorene Gliedmassen ruhiggestellt und vor weiterer Auskühlung geschützt werden. Zudem sollte man nicht mittels Massage oder heisser Luft auftauen, allerhöchstens im lauwarmem Wasserbad. Jedoch erst dann, wenn ein Wiedergefrieren vermieden werden kann! Ausgedehnte Erfrierungen sollten nur unter klinischen Bedingungen (Arzt, Krankenhaus) aufgetaut werden, sie sind äusserst schmerzhaft und bedürfen meistens starker Schmerzmittel.
Schnelltest
Diesen von amerikanischen Ärzten entwickelte Schnelltest (FAST) sollte man bei dem Verdacht auf einen Schlaganfall unbedingt sofort durchführen. Die Abkürzung FAST kommt aus dem englischen und steht für:
F – Face
Der Betroffene soll lächeln und Zähne zeigen: Bei einem Schlaganfall würde sich eine einseitige Gesichtslähmung zeigen.
A – Arms
Der Betroffene soll die Arme mit den Handflächen nach oben mit geschlossenen Augen nach vorne ausstrecken: Als Anzeichen eines Schlaganfalls hat der Betroffene mühe diese zu heben oder ein Arm sinkt nach ein paar Sekunden wieder ab.
S – Speech
Die Person soll einen einfachen Satz nachsprechen. Klingt er undeutlich, genuschelt oder sind die Worte verdreht ist das möglicherweise ein Anzeichen für einen Schlaganfall.
T – Time is brain
Bei einem Schlaganfall ist Zeit das was man am wenigsten hat. Es gilt bei Anzeichen sofort zu handeln und den Rettungsdienst zu alarmieren.
Fieber
EINLEITUNG
Die Körpertemperatur wird von einem Zentrum, eine Art Thermostat im Gehirn reguliert und unterliegt natürlichen Schwankungen zwischen 36,0 bis 37,4°C. Bei kleinen Kindern ist diese Wärmeregulation noch nicht vollständig ausgereift, weshalb sie schneller mit Fieber reagieren als grössere Kinder oder Erwachsene. Von „Temperatur“ spricht man bei einer Körpertemperatur ab 37,5°, von „Fieber“ ab 38,2°C.
Faktoren wie Umgebungstemperatur, starke Sonneneinstrahlung, Nahrungsaufnahme, körperliche Anstrengung, aber auch Entzündungszellen (Infektionen, Autoimmunreaktionen) beeinflussen die Körpertemperatur.
THERAPIE
Generell verschaffen Massnahmen wie schattige, kühle Umgebung, leichte Bekleidung und regelmässiges Trinken von Tees, Trinklösungen oder Bouillon Linderung. In den ersten zwei Lebensmonaten, bei sehr hohem Fieber, oder Dauer über zwei Tage, Schläfrigkeit, Apathie, Krämpfe, bei Verdacht auf eine Infektionskrankheit oder beim Vorliegen einer Grundkrankheit sowie Schmerzen, sollte auf jeden Fall ein Arzt aufgesucht werden um einerseits die Ursache zu eruieren und andererseits Fiebersenkende Massnahmen einzuleiten.
Fieberkrampf
EINLEITUNG
Fieberkrämpfe sind Gelegenheitsanfälle, die in Verbindung mit einer fieberhaften Erkrankung auftreten. Sie kommen im Alter zwischen 6 Monaten und 5 Jahren bei zirka drei bis vier Prozent aller Kinder vor. Die genaue Entstehung ist unbekannt, familiäre Häufungen kommen vor und lassen auf eine genetische Komponente schliessen.
SYMPTOMATIK
Der Fieberkrampf äussert sich mit Bewusstseinsverlust und Zuckungen der Muskulatur. Er dauert nur wenige Minuten und hört dann von selbst wieder auf. Diese Krämpfe sind in der Regel harmlos und kommen selten häufiger als einmal im Leben vor. Wiederholt sich das Krampfereignis innerhalb von 24 Stunden, dauert es länger als 15 Minuten oder sind nur einzelne Partien des Körpers betroffen, spricht man von einem „komplizierten Fieberkrampf“.
THERAPIE
Kinder mit Krämpfen gehören in fachärztliche Behandlung, wobei der zuständige Arzt über Massnahmen wie Abklärungen, Fiebersenkung und allenfalls Vorbeugung und Behandlung weiterer Fieberkrämpfe aufklärt und entscheidet.
Während eines Krampfes, ungeachtet der Ursache, gilt es:
- Ruhe zu bewahren (ein Blick auf die Uhr)
- Hilfe anfordern
- Kopfschutz
- Gegenstände und mögliche Verletzungsgefahren beseitigen
Nach einem Krampfereignis sind die betroffenen Personen oft müde und schlapp. Man kann Sie seitlich lagern, muss aber darauf achten, dass sie gut atmen können und warm gehalten werden (Kinder kühlen schneller aus als Erwachsene).
EINLEITUNG
Durch Verschlucken eines Fremdkörpers oder durch Anschwellen der Schleimhaut im Rachenbereich (z.B. bei einer allergischen Reaktion) kommt es zur Verlegung der Atemwege. Dabei kommt nicht mehr genügend sauerstoffreiche Luft in die Lunge.
SYMPTOMATIK
Als natürlicher Abwehrmechanismus beginnt der Patient kräftig zu husten. Durch das Husten wird ein hoher Druck in Atemwegen produziert, welches den Fremdkörper lösen sollte. Gelingt es dem Patietnen damit nicht, den Fremdkörper aus den Atemwegen zu lösen, wird er, auf Grund des Mangels an sauerstoffreicher Luft, ohnmächtig.
THERAPIE
Sobald klar ist, dass sich der Patient verschluckt hat, soll er kräftig husten. Dies ist eine äussert effiziente Methode, den Fremdkörper zu lösen.
Unterstützend kann man dem Patienten mit der flachen Hand zwischen die Schulterblätter klopfen.
Hat sich der Patient erschöpft und der Fremdkörper behindert immernoch seine Atmung, wird das „Heimlich Manöver“ angewandt:
Das Heimlich-Manöver hat zum Ziel, einen Fremdkörper, durch Druck von Aussen, aus den Luftwegen des Patienten zu entfernen.
Dabei stellt man sich hinter den Patienten und legt die eine Hand als Faust unter dem Brustbein in die Magengegend, die zweite Hand legt man darüber. Mit beiden Händen zieht man nun so fest wie möglich, ruckartig, zu sich und leicht nach oben.
Nach der Durchführung eines Heimlich-Manövers sollte der Patient ins Spital gebracht werden, da dieses Manöver Organe im Bauch verletzen kann, und somit zu (möglicherweise schwersten) inneren Blutungen führt.
Ist das Manöver nicht erfolgreich und der Patient verliert das Bewusstsein, muss unverzüglich mit der Herzdruckdruckmassage begonnen werden.
Das Heimlich Manöver darf nicht bei Schwangeren angewendet werden.
Die Glasgow Coma Scale ist eine Skala aus Glasgow, die die Intensität der Bewusstseinsstörung differenziert beurteilt. Die Skala reicht von minimal 3 bis maximal 15 Punkten, wobei 15 der beste erreichbare Wert darstellt.
Die GCS ist eine wertvolle Skala, um den zeitlichen Verlauf einer Bewusstseinsstörung zu beurteilen.
Die Punktevergabe erfolgt aufgrund von drei verschiedenen Kriterien. Die einzelnen Punkte der drei Kriterien werden zum Schluss addiert und ergeben so den GCS-Wert.
1. Kriterium: Wann öffnet der Patient seine Augen?
4 Punkte: spontan
3 Punkte: auf deine Aufforderung
2 Punkte: auf Schmerzreiz
1 Punkt: gar nicht
2. Kriterium: Wie spricht der Patient?
5 Punkte: Antwortet adäquat (sinnvoll, orientiert)
4 Punkte: Antwortet zwar in Sätzen, erzählt inhaltlich aber Unsinn
3 Punkte: Antwortet nur in einem Wortsalat, keine ganzen Sätze
2 Punkte: Antwortet nicht, stöhnt als Reaktion auf Schmerzreiz
1 Punkt: Antwortet gar nicht, keine Reaktion auf Schmerzreiz
3. Kriterium: Wie bewegt sich der Patient?
6 Punkte: Patient kann sich auf Aufforderung gezielt bewegen
5 Punkte: Gezielte Abwehr auf den Schmerzreiz
4 Punkte: Ungezielte Abwehr als Reaktion auf Schmerzreiz
3 Punkte: Zusammenziehen von Armen und Beinen, Embryostellung
2 Punkte: Streckreaktion, Patient streckt Arme und Beine von sich weg
1 Punkt: Keine Reaktion auf Schmerzreiz
Ab einem GCS von weniger als 9 Punkten muss davon ausgegangen werden, dass die Schutzreflexe des Patienten nicht mehr stark genug sind, um die Atemwege selbstständig offen zu halten.
EINLEITUNG
Gelbfieber ist eine Viruserkrankung, die in den Tropen und Subtropen Afrikas und Südamerikas vorkommt. Der Übertragungweg ähnelt dem, der Malaria: eine weibliche Mücke sticht einen infizierten Menschen und saugt dessen Blut, welches das Virus enthält. Mit dem Speichel, den die Mücke bei ihrem nächsten Stich in die Haut abgibt, überträgt sie das Virus auf einen zweiten Menschen.
SYMPTOMATIK
Nach ca. drei bis sechs Tagen zeigen sich die ersten Symptome: Plötzlicher Fieberanstieg, Kopf- und Gliederschmerzen, Appetitlosigkeit, Übelkeit und Erbrechen. In den meisten Fällen bleibt es bei einer einzelnen, milden Episode, welche nach einigen Tagen wieder abklingt. In etwa 10 bis 15% kommt es jedoch zu einer zweiten Phase: Leberschäden mit Gelbsucht und Schmerzen, Blutungen in den Schleimhäuten der Nase und dem Magen-Darm-Trakt mit blutigem Erbrechen. Viele dieser Patienten versterben an Multiorganversagen.
THERAPIE
Da keine Therapie gegen Gelbfieber existiert, ist die Impfung von grosser Bedeutung und gehört in manchen Ländern zur Einreisebedingung. Ist die Krankheit überstanden, besteht eine lebenslange Immunität. Die Impfung ist effektiv und hält ca. 10 Jahre an. Grippeähnliche Nebenwirkungen sind häufig, aber harmlos. Schwangeren Frauen, Säuglingen unter 6 Monaten und Patienten mit geschwächtem Immunsystem (bsp. HIV) wird davon abgeraten.
Mehrere Ursachen kommen in Frage bei einer möglichen Pilzvergiftung:
- Verwechslung mit einem Speisepilz
- Unerwünschte Wirkung bei beabsichtigter Einnahme von halluzinogenen Giftpilzen (Magic Mushrooms)
- Unverträglichkeit infolge unsachgemässer Zubereitung, verdorbene Pilze oder unterbrochener Kühlkette (meistens Magen-Darm-Beschwerden von kurzer Dauer)
- Allergische Reaktion
SYMPTOMATIK
Fliegenpilz: die Wirkung tritt relativ schnell d.h. innerhalb weniger Minuten bis zwei Stunden ein. Erste Anzeichen können Schwindel und rauschartige Zustände mit Sinnestäuschungen sein. Koordinationsstörungen, Müdigkeit, vereinzelte Lähmungserscheinungen aber auch Aggressivität und Selbstüberschätzungen gehören in den Symptomkatalog. Einzelne Todesfälle durch Atemstillstand wurden beschrieben. Die Sterblichkeitsrate beträgt 1 bis 2%.
Knollenblätterpilz: Für 90% der Pilzvergiftungen mit tödlichem Ausgang ist der Knollenblätterpilz verantwortlich. Er wird häufig mit jungen Champignons verwechselt. Nur 0.1 mg Gift pro Kg Körpergewicht sind für seine tödliche Wirkung notwendig. Für eine 70 Kg schwere Person entspräche dies einer Menge von nur 7mg, welche bereits in einem einzigen Pilz vorhanden sein kann.Erste Symptome treten nach 6 bis 8 Studen auf und äussern sich als Bauchkrämpfe, Erbrechen und Durchfall. Im weiteren Verlauf erfolgt zunächst eine trügerische Linderung der Bauchsymptome. Tödliche Organschäden an Leber, Herz und Niere treten erst nach 1 bis 2 Tagen auf. Ohne Transplantation versterben die Patienten oft in kurzer Zeit.
Zum verwechseln ähnlich…: Etwas weg von den Pilzen, jedoch für Hobbygärtner, Sammler und Köche von Interesse, ist die häufige Verwechslung von Bärlauch (wildem Knoblauch) und der Herbstzeitlosen (Maiglöckchen). Die beiden Pflanzen wachsen auf denselben Böden und häufig nebeneinander. Nur wenige Samenkapseln oder Blätter der giftigen Herbstzeitlosen reichen für seine tödliche Wirkung aus. Symptome zeigen sich etwa 2 Stunden nach Einnahme und beginnen mit Brennen im Mund, gefolgt von Schluckbeschwerden, Übelkeit, Erbrechen und blutigen Durchfällen. Der Tod tritt durch Lähmung der Atmung und Kreislaufversagen ein. Bei Verdacht ist also umgehend ärztliche Hilfe angezeigt!
Magic Mushroom: Halluzinogen wirkende Pilze verändern die Wahrnehmung und werden daher gerne absichtlich zur Bewusstseinserweiterung eingenommen. Die Wirkung hängt wesentlich von der eingenommenen Menge ab und setzt nach ca. 10 bis 120 Minuten ein, erreicht den Höhepunkt nach ca. 1 bis 2 Stunden und hält zwischen 3 bis 8 Stunden an. Ein „Anfängerfehler“ ist häufig, dass eine sofortige Wirkung erwartet wird, und durch Ungeduld eine weitere Einnahme erfolgt. Danach tritt natürlich die doppelte Wirkung ein!
Pilze rufen keine Abhängigkeit oder Entzugserscheinungen hervor. Horrortrips, also stark negative Rauschzustände, sind häufig und können durch erhöhte Dosis, bedrohliches Umfeld oder psychiatrische Vorerkrankungen begünstigt werden.
THERAPIE
Bei Verdacht auf eine Pilzvergiftung sofort die 144 alarmieren.
Bei einem Grossschadensereignis muss zwischen Grossunfall und Katastrophe unterschieden werden. Bei einem Grossunfall sind eine hohe Anzahl von Patienten betroffen, es kann jedoch eine hohe medizinische Versorgungsqualität aufrechterhalten werden. Das Ausmass einer Katastrophe überfordert in der Regel die regional vorhandenen Mittel, so dass zusätzliche nationale oder internationale Hilfe notwendig wird. Der Einsatzerfolg hängt bei beidem nicht nur von den medizinischen Leistungen ab, sondern vor allem von der Gesamtorganisation. Meist liegt die übergeordnete Führung in einer derartigen Situation bei der Polizei oder der Feuerwehr.
Die Organisation des Sanitätsdienstes bei Ereignissen mit grossem Patientenanfall sieht folgendermassen aus:
- Schadensplatz (Unfallort): Hier werden die Patienten möglichst schnell geborgen und zur Triage gebracht.
- Triage: Hier geschieht die Triagierung, also die Einschätzung, wie dringend ein Patient behandelt, beziehungsweise transportiert werden muss – durch den Triage-Arzt.
- Sanitätshilfsstelle: In der Sanitätshilfsstelle wird die Transportfähigkeit des Patienten erstellt. Diese beinhaltet Noteingriffe und die Überbrückung der Zeit bis zur definitiven Versorgung. Es wird auch eine Transportstelle errichtet, welche dafür sorgt, dass der Patient mit dem für ihn vorgesehenen Transportmittel in das geeignete Spital transportiert wird.
Das Patientenleitsystem (PLS) dient der Dokumentation und Kennzeichnung der Patienten bei einem Grossschadenereignis. Es dient als schriftliche Festhaltung der Triageentscheide, als medizinische Krankengeschichte und kennzeichnet zusätzlich namenlose Patienten durch eine Identifikationsnummer.
Um die vorhandenen materiellen und personellen Ressourcen bestmöglich nutzen zu können, müssen die Patienten noch auf dem Schadensplatz pre-triagiert werden. Mit der Pre-Triage wird die Bergepriorität festgelegt. Aufgrund der messbaren Vitalparameter werden die Patienten eingeteilt in „urgent“ (=dringend) oder in „non-urgent“ (=nicht dringend).
Careteam
Während eines Grossereignisses können sich die Involvierten meist auf das Wesentliche konzentrieren. Ist die traumatische Situation jedoch vorbei, können Helfer, Verletzte und Angehörige unter der Verarbeitung des Erlebten stark leiden.
Reaktionen auf ein traumatisches Erlebnis können folgende sein:
- Schuldgefühle, dass man anders hätte reagieren müssen
- Angst, wieder in eine solche Situation zu geraten
- Trauer, über den Verlust eines Angehörigen
- Scham, nicht reagiert zu haben
- Ärger
Aber auch körperliche Reaktionen wie Schlaf- und Appetitlosigkeit, Konzentrationsschwierigkeiten und Albträume können Folgen des Erlebten sein.
Um direkt und indirekt Betroffenen, Ersthelferinnen und -helfern sowie den Mitglieder der Blaulichtorganisationen bei der Verarbeitung zu helfen, wurden sogenannte Care Teams gegründet. Sie sind für die psychische Betreuung der Involvierten verantwortlich und helfen ihnen durch Gespräche und Gruppentherapien, das Erlebte zu verarbeiten.
EINLEITUNG
Das Rückenmark stellt die Verbindung zwischen Gehirn und dem Körper dar. Gut geschützt laufen diese Nervenbahnen durch die knöcherne Wirbelsäule. Wird die Wirbelsäule verletzt, besteht die Gefahr, dass auch die Nervenbahnen darin Schaden nehmen.
SYMPTOMATIK
Als Konsequenz einer Rückenmarksverletzung können andauernde Lähmungen oder auch Ausfälle von ganzen Organsystemen sein. Je weiter oben in der Wirbelsäule verletzt ist, desto mehr Nerven können beschädigt sein. Besonders wichtig ist das Rückenmark der Halswirbelsäule, da von ihm aus die Nerven für das Zwerchfell und somit für die Atemmechanik ausgehen.
Zeichen einer Verletzung der Halswirbelsäule sind:
- Schmerzen im Hals- und Nackenbereich
- Empfindungs- und/ oder
- Lähmungserscheinungen in Armen und Beinen
THERAPIE
Bei Verdacht gilt es sofort den Halsschienengriff anzuwenden um die Halswirbelsäule zu stabilisieren und maximal zu schonen.
Halsschienengriff

- Den Patienten auffordern ruhig zu bleiben und sich nicht zu bewegen
- Die rechte Hand umschliesst die rechte Schulter
- Mit der linken Hand den Kopf des Patienten seitlich umfassen und sanft gegen den rechten Unterarm pressen, der nun als Schiene dient
- In dieser Position verbleiben bis Hilfe kommt
Bei jedem Patientenkontakt sind Handschuhe zu tragen. Einerseits zur eigenen Sicherheit, andererseits schaffen sie etwas Distanz, vermitteln eine professionelle Haltung und helfen, Ekel zu überwinden.
Deshalb gehören Handschuhe in jede Apotheke. Es lohnt sich auch, ein Paar in der Handtasche zu haben.
EINLEITUNG
Harnwegsinfekte sind überaus häufig. Meistens werden sie durch die eigenen Darmbakterien verursacht, welche über die Harnröhre aufsteigen und zu einer Entzündung der Harnröhre oder der Blase führen.
Entzünden sich Harnröhre und/ oder Blase, spricht man von einem „unteren Harnwegsinfekt“. Steigen die Erreger weiter in Richtung Niere auf, nennt man dies einen „oberen“ Harnwegsinfekt.
Bei Fehlbildungen der Harnwege, Nieren- und Blasensteinen sowie Zuckerkrankheit treten Harnwegsinfekte begünstigt auf. Zudem sind Frauen, durch ihre anatomisch kürzere Harnröhre und die Nähe der Harnröhrenöffnung zum After, viel häufiger betroffen als Männer. Im Alter steigt die Erkrankunghäufigkeit der Männer allerdings an, da die gutartige Prostatavergrösserung einen Harnstau und somit einen Harnwegsinfekt begünstig.
SYMPTOMATIK
Typische Symptome beschränken sich meistens auf Probleme beim Wasserlassen: häufiger Harndrang, brennendes, teilweise schmerzhaftes Wasserlassen und rötliche Färbung durch Blutspuren im Urin. Ein allgemeinses Krankheitsgefühl, Fieber und Schmerzen im Bereich der Nierenlager sind Zeichen für einen aufsteigenden, in Richtung Nierenbecken fortschreitenden, Infekt.
THERAPIE
Ein bakterieller Infekt ist schnell mittels Teststreifen nachweisbar und wird durch eine kurze antibiotische Therapie behandelt. Wiederkehrende Harnwegsinfekte sind gerade bei jungen Frauen häufig und können auch ein Hinweis auf fehlende Hygiene, übermässigen Gebrauch von Intimwaschlotionen oder zu geringer Trinkmenge sein. Von wiederkehrenden Infekten betroffene Personen kennen die Symptome und können früh, durch bewährte Methoden wie Trinken von Tees und Preiselbeersaft, vorbeugen.
Nierenbeckenentzündungen sind komplizierte Erkrankungen. Sie erfordern eine intensivere Schmerz- und Antibiotikatherapie und können sowohl vorübergehendes wie auch dauerhaftes Versagen der Nierenfunktion nach sich ziehen.
EINLEITUNG
Das kleine, heimtückische Tierchen ist auf ein feuchtes und warmes Milieu angewiesen.
Unser Bett erweist sich dementsprechend als perfekte Heimat. Hier kann es sich genüsslich von unseren Hautschuppen ernähren. Ab 1200m Höhe kann sich die Milbe jedoch nicht weiter fortpflanzen.
SYMPTOMATIK
Die Milbe kann bei Allergikern Schnupfen, gerötete Augen, Hautausschlag und/oder Asthma auslösen. Hinweisend ist das ganzjährige Auftreten der Allergie-Symptome.
THERAPIE
Als Behandlung empfiehlt man spezielle Matratzen-Überzüge, die die Tierchen nicht durchlassen. Des Weiteren können Medikamente eingenommen werden, die bei einem allergischen Anfall eingenommen werden können.
Haut und Schleimhäute sind weit mehr als nur Körperhüllen. Entsprechend relevant sind Schädigungen für die Gesundheit. Verletzungen an Haut und Schleimhäuten können mechanisch (Schürfungen, Schnittverletzungen), chemisch (Verätzungen durch Säuren oder Laugen) und thermisch (Verbrennungen, Verbrühungen) bedingt sein.
Symptome sind
- Schmerzen
- Rötung, Schwellung, Blutung
- Blasen-/Geschwürbildung
Erste Hilfe bedeutet hier
- Einwirkung von schadendem Stoff beenden (Reizstoff, ätzende Substanzen und Hitze)
- Reinigung und Kühlung der betroffenen (Schleim-)Hautareale mit körperwarmem Wasser
- Rücksprache mit medizinischer Fachperson nehmen
- Schonen der betroffenen Areale
- Weitere Massnahmen gemäss Absprache mit medizinischer Fachperson
Beachte auch
Was beim Patienten zu Verletzungen führte, kann auch die Retter verletzen. Sicherstellen, dass schädigender Stoff für Retter keine Gefährdung bedeutet. Verbrennungen werden häufig unterschätzt. Bei Verbrennungen an Gesicht, Genitalien sowie über Gelenken und an den Füssen/Händen sowie bei Verbrennungen mit Blasenbildung immer mit medizinischer Fachperson Rücksprache nehmen. Bei Verätzungen/Verletzungen des Auges: Spülen mit geeigneter Spüllösung oder Wasser. Darüber hinaus keine mechanische Wirkung auf das betroffene Auge. Rücksprache mit medizinischer Fachperson nehmen (Augenklinik).
Vertiefungsthemen
Drohende Erstickung
Wenn du siehst, dass jemand zu ersticken droht (z.B. nach Verschlucken), ergreife folgende Massnahmen:
- Fordere den Patienten auf, zu husten. Klopfe ihm dabei auf den Rücken. Gehe erst zu Schritt 2, wenn der Patient zu erschöpft ist, um weiterzuhusten.
- Heimlich-Manöver: Umfasse den stehenden Patienten von hinten mit deinen Armen. Bilde mit deiner einen Hand eine Faust, positioniere sie auf dem Oberbauch des Patienten und umfasse sie mit deiner zweiten Hand. Drücke nun schnell und kräftig gegen oben in den Oberbauch. Wichtig: Beim Heimlich-Manöver können die inneren Organe verletzt werden. Der Patient muss danach deshalb auf jeden Fall zur Kontrolle ins Spital. Podcast-Erklärung: Heimlich-Manöver.
- Wenn beides nicht hilft, kommt es zu einem Atemstillstand und der Patient wird bewusstlos. Gehe nun vor wie bei einer Reanimation und komprimiere den Brustkorb.
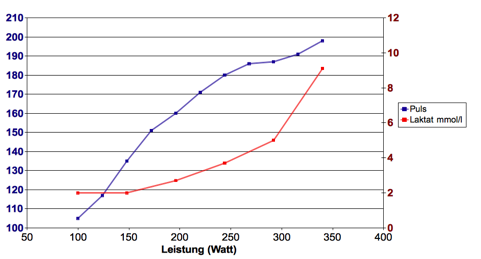
Puls – Als zentraler Richtwert
(Zum besseren Verständnis empfiehlt es sich zuerst den Artikel zum Conconi Test zu lesen)
Physiologische Grundlage
Das Herz, der Motor des Lebens, unterhält als zentrales Organ des Kreislauf. Als muskuläres Hohlorgan ist es in der Lage, mittels rhythmischen Kontraktionen sauerstoffreiches Blut aus der Lunge im Körper zu verteilen.
In Ruhe und bei leichtesten alltäglichen Belastungen schlägt das Herz zwischen 60 bis 100 mal pro Minute und wirft somit ca. 5 Liter pro Minute aus (Herzminutenvolumen (HMV)). Sportler, allen voran die Ausdauersportler, haben oft einen tieferen Ruhepuls. Möglich wird dies durch deren trainierte Herzen, diese können mehr Blut pro Schlag pumpen und müssen somit weniger oft schlagen, um das notwendige Herzminutenvolumen zu erzielen.
Unter Belastung steigt der Sauerstoffbedarf unseres Körpers, insbesondere der beanspruchten Muskeln, drastisch an. Um diese Nachfrage der Muskeln decken zu können, muss das Herz sie mit mehr sauerstoffreichen Blut versorgen. Für das Herz bedeutet dies eine Steigerung des Herzminutenvolumens.
Dies geschieht hauptsächlich durch eine Erhöhung des Pulses. Eine gute Faustregel zur Abschätzung der maximale Schlagfrequenz unseres Herzens (Maximalpuls) ist: 220-Alter. Das Herzminutenvolumen kann bis auf ca. 30 Liter pro Minute gesteigert werden.
Die Herzfrequenzanalyse – wie und wieso?
Wichtig: Kein Herz, kein Körper, kein Mensch ist identisch! Deshalb braucht es für ein optimales Training individuell ermittelte Richt- und Zielwerte.
Die Herzfrequenzanalyse geschieht im Rahmen des Conconi-Tests. Wie im entsprechenden Kapitel beschrieben, werden in regelmässigen Abständen die Herzfrequenz gemessen und der Laktatspiegel im Blut ermittelt. Diese Werte können zum besseren Verständnis grafisch aufbereitet werden.
Im Wissen, dass die anaerobe Schwelle bei 2.5 mmol/l liegt, kann der optimale individuelle aerobe Trainingsbereich gefunden und festgelegt werden. Am einfachsten ist dies in einer Leistungs – Puls/Laktat Grafik möglich. Zu der anaeroben Schwelle kann der dazugehörige Puls abgelesen werden (schwarze Pfeile).
In unserem Beispiel liegt die anaerobe Schwelle somit bei einem Puls von 150. Um sicher zu gehen, dass diese Schwelle nicht überschritten wird, sollte ein Puls von 145 als Obergrenze festgelegt werden. Als Untergrenze legt man 135 fest. Das angestrebte Ziel ist es, die anaerobe Schwelle nicht zu überschreiten, aber möglichst nahe an ihr zu trainieren, weil in diesem Leistungsbereich der grösste Trainingseffekt zu erzielen ist.
Die Essenz ist die Umkehr des oben beschriebenen Prinzips der Zuordnung eines Pulsbereiches zu einem Laktatwert. Es ist möglich, im Wissen um die Herzfrequenzanalyse, die Übersäuerung der Muskeln abzuschätzen. Bei einem Puls von 135 hält sich Sauerstoffangebot und Sauerstoffnachfrage die Waage. Der Körper übersäuert nicht! Bei einem Puls von 170 übersteigt die Sauerstoffnachfrage das Angebot und es kommt zu einer anaeroben Stoffwechsellage mit der Produktion von Laktat und somit zur Übersäuerung der Muskulatur!
Es ist wichtig zwischen der akuten und der chronischen Herzinsuffizienz zu unterscheiden. Während die akute häufig ein dramatisches Ereignis mit sofortiger Hospitalisation, zeigt sich die chronische Herzinsuffizienz über Jahre als etwa progrediente Leistungsminderung.
Bei einer Herzinsuffizienz liegt meistens eine Funktionsstörung des Herzmuskels zugrunde, knapp zwei Drittel davon im Sinne einer Herzmuskelschwäche. Die häufigste Ursache der Herzinsuffizienz ist in westlichen Ländern eine Durchblutungsstörung des Herzens begleitet von Bluthochdruck. Eine meist vorübergehende Herzinsuffizienz wird oft durch einer Herzmuskelentzündung manisfestiert.
SYMPTOMATIK
Als Leitsymptom der Linksherzinsuffizienz gilt die Luftnot zunächst bei körperlicher Belastung, im fortgeschrittenen Stadium auch in Ruhe. Die Luftnot verstärkt sich oft nach dem Hinlegen, was in schweren Fällen zu bedrohlichen nächtlichen Anfällen von Atemnot und Husten führen kann. Schliesslich kann es zum kardialen Lungenödem („Wasser in der Lunge“) mit schwerster Luftnot und Austritt von Flüssigkeit in die Lungenbläschen (Alveolen) kommen, erkennbar an „brodelnden“ Nebengeräuschen bei der Atmung und schaumigem Auswurf.
Die Herzinsuffizienz führt zur Wasseransammlung im Körper, bei der Linksherzinsuffizienz in der Lunge und bei der Rechtsherzinsuffizienz hauptsächlich in den Beinen und im Bauchraum. Weiterhin kann es zur Schädigung der Leber kommen.
Die schwerste Form der Herzinsuffizienz ist der kardiogene Schock, der sich meist mit schwerer Atemnot, Bewusstseinstrübung, kaltem Schweiss, schwachem und schnellem Puls und kühlen Händen und Füßen manifestiert.
Kaum ist der Frühling da, plagt der Heuschnupfen viele Personen. Man hat sogar das Gefühl, dass es von Jahr zu Jahr mehr Allergiker gibt. Tatsächlich ist es so, dass das Vorkommen des Heuschnupfens in den letzten Jahren zugenommen hat. Gründe dafür sind einerseits, dass die Veranlagung zur Entwicklung eines Heuschnupfens in gewissem Masse vererbt wird. Andererseits spielt auch die Zunahme der Hygiene und die Steigerung der Aggressivität von Allergenen durch Schadstoffe sowie die veränderten Lebensgewohnheiten eine Rolle.
Die Entzündung beim Heuschnupfen betrifft vor allem die oberen Atemwege und geht mit einer hohen Zahl von Begleiterkrankungen wie Asthma oder eine Nebenhöhlenentzündung einher. Eine Schlüsselrolle bei Allergien spielt das Histamin, welches ebenfalls eine Mediatorsubstanz (Mitteilersubstanz) bei Entzündungen und Verbrennungen ist.
Die Behandlung des Heuschnupfens wird auf drei verschiedene Arten angegangen:
- Vermeidung der allergieauslösenden Stoffe
- Pharmakologisch: Entzündungshemmende Medikamente. sowie Medikamente, die die symptomauslösende Wirkung von Histamin im Körper blockieren.
- Hyposensibilisierung: Dabei wird das Allergen in kleinen Mengen in den Körper gespritzt, um so eine dauerhafte Unempfindlichkeit dagegen zu entwickeln.
Der Begriff Hirnblutung wird umgangssprachlich für Blutungen innerhalb des Schädels verwendet und beinhaltet somit Blutungen
- im Gehirn selbst
- zwischen Gehirn und Schädelknochen
URSACHEN
Als Ursachen sind Traumata (Bspw. Sturz, Schlag auf den Kopf etc.), Bluthochdruck, Tumore, Fehlbildungen von Gefässen (Bspw. ausgebeultes Gefäss = Aneurysma) und Blutgerinnungsstörungen möglich.
Alles, was ein Blutgefäss schädigen kann, gilt als Risikofaktor! Rauchen, Diabetes mellitus (Zuckerkrankheit) und Bluthochdruck – um nur die Häufigsten zu nennen.
Alkoholeinfluss soll an der Stelle ebenfalls genannt werden, da Personen in berauschtem Zustand oft stürzen und mangels Schutzreflexe mit dem Kopf aufprallen (ausserdem können bei chronisch Alkoholkranken bereits Leberschäden vorliegen, welche die Blutgerinnung stören).
Die familiäre Vorbelastung spielt vor allem bei Störungen des Bindegewebes und bei Bluthochdruckpatienten eine grosse Rolle.
Sonnenstich
Ein Sonnenstich (auch „Insolation“ genannt) wird durch direkte, intensive Sonnenstrahlung auf den Kopf und den Nacken hervorgerufen. Dabei kommt es zur Reizung und Entzündung der Hirnhäute.
SYMPTOMATIK
Der Sonnenstich führt zu starken Kopf- und Nackenschmerzen. Begleitend kann Übelkeit, Erbrechen oder Ohrensausen auftreten.
In ausgeprägten Fällen kann es zur Eintrübung des Bewusstseins bis hin zum Koma kommen.
THERAPIE
Der Patient soll weitere Sonnenexposition meiden, ausruhen, viel Flüssigkeit zu sich nehmen und sich evtl. mittels einer Dusche abkühlen.
PROPHYLAXE
Dies kann effizient durch das Tragen einer hellen Kopfbedeckung und Meidung von zu langer Sonnenexposition vermieden werden.
Hitzschlag
Vom „Hitzschlag“ spricht man bei einem Wärmestau, bei dem es der Körper nicht mehr gelingt, die angestaute Wärme über die Haut abzugeben.
SYMPTOMATIK
Der Patient zeigt sich mit roter, trockener und heisser Haut. Die Blutgefässe sind erweitert, weswegen das Blut versackt, der Kreislauf gestört wird und es zum Hitzekollaps, das heisst zu einer kurz andauernden Bewusstlosigkeit, kommen kann.
THERAPIE
Der Betroffene soll mit erhöhtem Oberkörper an einem kühlen, oder mindestens schattigen Ort gelagert werden. Die Kleidung soll geöffnet werden. Feuchte Tücher auf der Haut bringen Linderung, da so Verdunstung und somit Abgabe von Wärme angestrebt wird.
Bei Bewusstlosigkeit, den Patienten in die stabile Seitenlage bringen und den Rettungsdienst zuziehen.
Alkoholgenuss sowie langes Stehen begünstigen die Symptome, eine ausreichende Trinkmenge sowie Aufenthalt im Schatten tragen hingegen zur Vermeidung bei.
Der Husten gilt als physiologischer Reflex, der durch Auslösung von Rezeptoren in den oberen und unteren Atemwege gesteuert wird. Er hat viele wichtige Aufgaben, so schützt er beispielsweise gegen inhalative Noxen, dient als wichtiger bronchialer Reinigungsmechanismus oder als Indikator für verschmutzte Luft.
Während der Husten beim Gesunden die physiologische Antwort auf einen Reiz darstellt, zeigt er beim Kranken häufig und oft als erstes Symptom eine Lungenkrankheit an.
Den Husten kann man beschreiben mit unproduktiv (trocken) oder produktiv. Persistiert ein Husten länger als 3 Wochen spricht man definitionsgemäss von einem chronischen Husten. Akuter Husten wird meistens durch eine virale Infektion der Luftwege verursacht. Da er meist selbstlimitierte Symptomatik aufweist braucht es dabei keine weitere Abklärungen.
Unter Hypertonie versteht man Bluthochdruck was einem systolischen Druck über 140 mmHg (diastolisch 90 mmHg) entspricht.
Der Blutdruck ist abhängig von der Blutmenge, dem Gefässzustand (Widerstand) und der Pumpkraft des Herzens. Auch ist der Druck altersabhängig und steigt im Alter. Somit sind gerade ältere Personen oft anfällig auf Hypertonie.
Es gilt zu unterscheiden zwischen einer primären und einer sekundären Hypertonie. Während die primäre Hypertonie als ein eigenständiges Krankheitsbild betrachtet wird, stellt die sekundäre Hypertonie ein komplexes Zusammenspiel von verschiedenen Faktoren voraus.
Risikofaktoren hierbei wären z.B:
- familiäre Vorbelastungen
- Alter
- Zuckerkrankheit (Diabetes Typ I und II)
- Rauchen, Alkoholabusus
- salzige oder fette Ernährung
- Medikamente
- chronischer Stress
Unterzuckerung
EINLEITUNG
Von Unterzuckerung spricht man, wenn im Blut zu wenig Zucker verfügbar ist. Gerade bei zuckerkranken Personen ist dies häufig. Wenn Mediziner von Zuckerkrankheit sprechen, verwenden sie den Begriff Diabetes mellitus. Diabetiker sind also Menschen, deren Körper den Blutzuckerspiegel nicht ausreichend regulieren kann. Zur Unterzuckerung kommt es bei Zuckerkranken dann, wenn sie ihre Zuckersenkenden Medikamente (z.B. Insulin) einnehmen – dann aber nicht genug essen. Durch das Insulin wird der Zucker in das Gewebe transportiert, und ohne Nahrungsaufnahme hat der Betroffene dann zu wenig Zucker im Blut zur Verfügung.
SYMPTOMATIK
Generell bei Blutzuckerstörungen treten Symptome auf, wie:
- Schwäche, Unruhe, Zittern
- starker Hunger
- kalter Schweiss
- Blässe
- Kopfschmerzen
- Übelkeit
- erhöhter Puls
- Sehstörungen
- Verwirrtheit
- Krampfanfällen
THERAPIE
Ist der Patient bei Bewusstsein und leidet an leichten Symptomen wie z.B. Kaltschweissigkeit, Übelkeit, Kopfschmerzen soll er Nahrung resp. Zucker zu sich nehmen. Ist der Patient desorientiert oder verliert er das Bewusstsein, muss der Zucker, falls vorhanden, mittels Glucosegel zugeführt werden. Auf jeden Fall muss in dieser Situation der Rettungsdienst zugezogen werden.
Glucose-Gel

Hyperventilation kommt von griechisch(„iper“) – über und lateinisch: ventilare – atmen. Als Hyperventilation bezeichnet man eine unphysiologisch vertiefte und/oder beschleunigte Atmung, die zu einer Verminderung des alveolären und arteriellen CO2-Partialdrucks führt.Was zu einer Akkumulation des Kohlendioxid in der Zirkulation führt.
FORMEN
Man unterteilt zwei Formen der Hyperventilation:das akute Hyperventilationsyndrom, das anfallsweise auftritt und mit tetanischen Muskelsymptomen einhergeht und das chronische Hyperventilationsyndrom.
URSACHE
Atemtiefe und Atemfrequenz werden unbewusst vom Nervensystem gesteuert. Die Regulation erfolgt im wesentlichen über die Messung des Kohlendioxid-Gehalts des Blutes. d.h. eine steigende CO2-Konzentration im Blut regt die Atemtätigkeit an. Unter bestimmten Bedingungen kann dieser Regelkreis gestört werden, zum Beispiel durch Lungenerkrankungen, Schädel-Hirn-Traumen, Apoplex oder – in den meisten Fällen – Stress oder Angstgefühle.
Durch die vermehrte Abatmung des Kohlendioxids kommt es bei der Hyperventilation zu einer respiratorischen Alkalose. Diese bewirkt eine höhere Plasmaeiweissbindung des Serumkalziums und eine Abnahme des physiologisch aktiven, ionisierten Kalziums. Die Symptome bei akuter Hyperventilation sind hauptsächlich durch die Hypokalzämie bedingt.
SYMPTOME
- Tachypnoe
- Muskelkrämpfe
- Parästhesien
- Schwindel
- Angstgefühle
Durch die Verkrampfung der Unterarm- und Handmuskulatur (Hyperventilationstetanie) kann es in ausgeprägten Fällen zu einer charakteristischen Pfötchenstellung der Hände kommen.
THERAPIE
Die Behandlung der Hyperventilation ist abhängig von der Ursache.
Bei psychisch bedingter Hyperventilation lassen sich die Symptome durch Beruhigung bzw. Sedierung des Patienten in Kombination mit kontrollierter Rückatmung beseitigen.
Das Inhalationstrauma bezeichnet ein Thoraxtrauma durch Einatmen von ätzenden, giftigen, heissen oder tiefkalten Gasen oder Aerosolen. Hierbei kann es zu einer Schädigung der oberen und unteren Atemwege sowie der Lunge kommen. Man unterscheidet nach der Ursache des Traumas drei Formen:
- Das thermische Inhalationstrauma (Explosion, Brände)
- Das chemische Inhalationstrauma (Amoniak, Schwefelsäure, Verbrennung von Kunststoffen)
- Das toxische Inhalationstrauma (Kohlenmonoxid, Salzsäure)
SYMPTOMATIK
Die Symptomatik hängt stark von der Ursache ab. Die häufigsten Symptome sind jedoch schwere Atemnot, Husten, Zyanose und Bewusstlosigkeit.
EINLEITUNG
Zahlreiche Insekten können durch ihren Stich allergische Reaktionen auslösen.
In unseren Breitengraden sind dies jedoch häufig Bienen und Wespen, die heftige Stichreaktionen hervorrufen. Bei Mücken, Ameisen, Hornissen oder Bremsen ist eine starke Reaktion eher weniger der Fall.
SYMPTOMATIK
Da die Insekten ihr Gift direkt unter die Haut spritzen, umgeht das Gift die natürliche Barriere der Haut und dessen Abwehr. Es können unterschiedliche Symptome auftreten, von der harmlosen örtlichen Rötung, Juckreiz und leichter Schwellung, bis hin zum lebensbedrohlichen Zustand mit Atemnot und Kreislaufkollaps – dem allergischen (oder anaphylaktischem) Schock.
THERAPIE
Bei einer allergischen Reaktion auf Insektengift umfasst die Therapie sowohl Sofortmassnahmen – starke Allergiker haben meist ihr Notfallset bei sich. Ihnen sollte in einem derartigen Fall umgehend die nötigen Medikamente verabreicht werden. Unter anderem muss eine Adrenalinspritze in den Muskel injiziert werden.
Aber auch Langzeitmassnahmen, wie Prophylaxe, ausreichende Instruktionen für den Notfall und allenfalls eine „Hyposensibilisierung“, eine Therapieform um die Immunreaktion abzuschwächen, gehören zur umfassenden Therapie.
Die Intubation dient dazu einen sicheren Atemweg herzustellen, dies mit Hilfe eines Endotrachealtubus. Zum Einsatz kommt dieser Eingriff bei bewusstlosen, sedierten oder narkotisierten Patienten und wird somit vor allem in der Intensiv – und Rettungsmedizin eingesetzt.
KOMPLIKATIONEN
Diese sind von den Intubationsversuchen und der Intubationsdauer abhängig. Folgende Komplikationen können in Folge dessen auftreten:
- Verletzungen der Trachea oder des Kehlkopfes
- Fehlintubation (Speiseröhre)
- Einseitige Intubation
- Zahnschäden
- Reizung des Nervus vagus mit Bradykardie oder Asystolie
- Laryngospasmus
- Erbrechen
Beim Kammerflattern entsteht eine kreisende Erregung in den Ventrikeln, die Frequenz ist stark erhöht. Das Herz wirft dabei so gut wie kein Blut mehr aus, so dass der Patient fast immer bewusstlos wird und das Atmen einstellt.
Das Kammerflattern geht schnell in ein Kammerflimmern über, wodurch es zu einem Herz-Kreislauf-Versagen mit Atem- und Herzstillstand kommt.
Kammerflimmern ist eine akut lebensbedrohliche tachykarde Arrhythmie des Herzens, bei der die Kammerfrequenz sehr stark erhöht (> 320/min) ist (siehe auch EKG unten).
Während des Kammerflimmerns ist die Weiterleitung der elektrischen Signale im Herzen (Erregungsleitungssystem des Herzens) gestört. Die Muskelfasern des Herzens kontrahieren unkoordiniert, so dass die Blutversorgung des Körpers nicht mehr gewährleistet ist. Die Betroffenen werden bereits nach einer kurzen Zeit bewusstlos.
URSACHEN
- Koronare Herzkrankheit
- Herzinfarkt
- Herzinsuffizienz
- Myokarditis
- Arterielle Hypertonie
- Angeborene Herzfehler
THERAPIE
Bei Auftreten von Kammerflimmern erfolgt eine externe Defibrillation mit 200 bis 360 Joule sowie eine sofortige Reanimation nach der ABC-Regel. Die Defibrillation ist die wirksamste Therapie des Kammerflimmerns. Sie sollte so früh wie möglich durchgeführt werden. Jede Minute ohne Defibrillation verschlechtert die Chancen einer erfolgreichen Wiederbelebung um etwa 10 %. Bei erfolgloser dreimaliger Defibrillation werden intravenös Katecholamine und ein Klasse-III-Antiarrhythmikum gegeben und erneut defibrilliert. Bei weiterhin instabilen Herzrhythmus folgt die Schnellaufsättigung mit Amiodaron.
EINLEITUNG
Als Definition eines Knochenbruches gilt „der Unterbruch in dessen Kontinuität, unter Bildung von zwei oder mehr Bruchstücken“.
Ursachen können Gewalteinwirkung oder zu hohe Belastung bei einem gesunden Knochen oder ein, durch Krankheit vorgeschädigter Knochen, welcher ohne Gewalteinwirkung bricht.
SYMPTOMATIK
Es gibt „sichere“ und „unsichere“ Hinweise für einen Knochenbruch:
- sichere Hinweise: Sichtbare Knochenteile die aus der Haut ragen, Körperteil schaut in die falsche Richtung, auffälliges Knochenknirschen
- unsichere Hinweise: Schwellung, Schmerz, eingeschränkte Beweglichkeit.
THERAPIE
Als Nothilfemassnahme sollen Blutungen gestoppt und Extremitäten geschient, hochgelagert und gekühlt werden. Merksatz: RICE (Rest – Ice – Compression – Elevation)
Ist die Beweglichkeit oder die Sensibilität gestört oder zeigt sich die betroffene Extremität in abnormaler Farbe (d.h. alles andere als rosig) sollte dringend ein Arzt hinzugezogen werden!
Kohlenmonoxid (kurz CO) ist ein geruch- und farbloses Gas, das bei Verbrennungen entsteht.
Das eingeatmete Kohlenmonoxid bindet stärker als Sauerstoff an Hämoglobin, dadurch wird der Sauerstoff aus dem Blut verdrängt. Wenn sich zu wenig Sauerstoff im Blut befindet kommt es zu Schäden an den Organen, insbesondere im Hirn. Einzelne Zellen beginnen abzusterben.
SYMPTOMATIK
Die Vergiftung mit Kohlenmonoxid führt zu heftigen Kopfschmerzen. Ein vergifteter Patient kann eine leichte rote Hautfarbe haben. Typischer Fall: Eine ganze Familie stirb im Schlaf, da das hochgiftige Kohlenmonoxid weder gesehen noch gerochen werden kann.
EINLEITUNG
Koliken entstehen durch Verkrampfungen der glatten Muskulatur, wie sie bei inneren Organen vorkommt. Meist liegt eine „Verstopfung“ eines Abflussganges durch einen Stein (Gallen-, Nieren-, Blasen-, Harnstein) vor.
SYMPTOMATIK
Als Kolik bezeichnet man krampfartige, bewegungsunabhängige Schmerzen, welche wellenförmig auftreten und sich mit Phasen der Erleichterung bis Beschwerdefreiheit abwechseln. Sie sind häufig begleitet von Übelkeit, Erbrechen, Schweissausbrüchen, Herzklopfen und Schwankungen im Blutdruck.
THERAPIE
Bei Neuauftreten kolikartiger Schmerzen soll sich der Patient beim Hausarzt oder direkt in der Notfallstation eines Spitals vorstellen. Je nach Ursache besteht die Therapie nur aus erhöher Trinkmenge und Bewegung (kleine Nierensteine) oder in der operativen Entfernung der Steine (Gallensteine).
EINLEITUNG
Kopfschmerzen gehören zu den häufigsten Beschwerden in unseren Breitengraden. Als Ursache kommen einerseits die Reizung der Kopforgane (Muskulatur, Blutgefässe, Hirnhäute und Nerven) in Frage oder aber eine bestehende Krankheit. Man unterscheidet den primären vom sekundären Kopfschmerz:
Primär:
- Spannungskopfschmerz
- Migräne
- Medikamenten-assoziierte Kopfschmerzen
Sekundär:
- Begleiterscheinung einer Krankheit (wesentlich seltener)
SYMPTOMATIK
Viele Leute sind sich gewöhnt, Kopfschmerzen zu haben, und kennen deren Charakter genau. Vorsicht ist also dann geboten, wenn die Schmerzen:
- erstmalig
- ungewohnt heftig
- anders als sonst oder
- nach Trauma (Anschlagen des Kopfes, Gewalteinwirkung etc.)
auftreten!
THERAPIE
Meist genügt etwas Ruhe und die Schmerzen verschwinden von selbst. Manchmal ist aber auch eine Tablette zur Schmerzstillung nötig, die bekannstesten sind Aspirin (Acetylsalicylsäure), Panadol (Paracetamol) oder Brufen (Ibuprofen).
Einem Patienten soll nie ein Medikament verabreicht werden, das er nicht selber kennt und noch nie eingenommen hat.
MIGRÄNE
EINLEITUNG
Migräne ist ein anfallsartig und periodisch wiederkehrender Kopfschmerz. Der Schmerz ist so stark, dass der Betroffene seinen Alltagsaktivitäten nicht mehr nachgehen kann.
SYMPTOMATIK
Der Kopfschmerz meist von pulsierender Qualität, halbseitig und häufig begleitet von anderen Symptomen wie Übelkeit, Erbrechen, Licht- und Geräuschempfindlichkeit. Bei vielen Patienten kündigt sich ein Anfall mit erhöhter Lichtempfindlichkeit und Wahrnehmungsstörungen (z.B. Flimmersehen) an. Ein „Anfall“ Dauer zwischen 4 und 72 Stunden.
THERAPIE
Als Akuttherapie werden einerseits Schmerzmittel wie Aspirin, Panadol oder Ibuprofen eingesetzt oder aber migränespezifische Medikamente.
Grundsätzlich sollte dem Patienten nur dann ein Medikament abgegeben werden, wenn es ein „alt bekannter“ Kopfschmerz ist und er das Medikament bereits kennt. In allen anderen Fällen, sollte professionelle Hilfe hinzugezogen werden (z.B. 144).
Grundsätzlich ist die Lagerung stets den individuellen Gegebenheiten anzupassen. Meist weiss der Patient selbst am besten, wie es ihm am wohlsten ist. Wenn er allerdings bewusstlos oder verwirrt ist, ist es gut, wenn du die richtige Lagerung kennst.
A-Problem: Atemwegsverlegung; wird sofort behandelt
- meist stehend
B-Problem: Atemschwierigkeiten
- sitzend oder liegend mit erhöhtem Oberkörper.
C-Problem: Kreislaufprobleme
- Herzproblem: Oberkörper erhöht, so wenig wie möglich bewegen.
- Schocksymptomatik ohne Herzproblem: Flach liegend, Beine in die Höhe.
D-Problem: Bewusstseinsverlust
- stabile Seitenlage
E-Problem: Sämtliche übrigen Verletzungen
- individuell
EINLEITUNG
Die Laktoseintoleranz betrifft etwa jede fünfte Person in der Schweiz. Es ist eine Unverträglichkeit des Milchzuckers.
Bei der Glutenintoleranz (Bestandteil verschiedener Getreidesorten wie Weizen, Roggen, Gerste, Hafer, Dinkel, Kamut, Grünkern, Einkorn und Emmer), auch Zöliakie genannt, reagiert der Dünndarm empfindlich auf Gluten.
Die Schleimhaut wird durch die Gluten so stark geschädigt, dass sie mit der Zeit wichtige Nährstoffe (Vitamine, Fette, Kohlenhydrate und Proteine) nicht mehr aufnehmen kann (Malabsorption).
SYMPTOME
Die häufigsten Symptome der Laktoseintoleranz sind Blähungen, Durchfall, Erbrechen und Unwohlsein.
Bei einer Gluten-Unverträglichkeit leidet die Person unter Mangelerscheinungen und deren Begleitsymptome wie Müdigkeit, Bauchschmerzen, Brechreiz, Blutarmut und Gewichtsverlust.
THERAPIE
Die einzige Therapie besteht darin, rigoros und lebenslänglich auf Laktose resp. Gluten zu verzichten. Bei der Zöliakie sind die betroffene Person durch diese Krankheit resp. die strikte Diät sehr eingeschränkt. Mit der Zeit kann sich in vielen Fällen die Schleimhaut des Dünndarmes wieder erholen und die Nahrungsaufnahme wieder gewährleistet werden.
Brustkorb
Wo der Lebensatem uns durchströmt und das Herz am rechten Fleck ist…
Herz und Lunge sind die grossen Themen im Kapitel Brustkorb; nicht nur füllen sie diesen aus, sondern sorgen für allerlei spannende Krankheitsbilder und Notfallsituationen rund um die beiden wichtigen Organe.
- Asthma
- Atemnot
- Bronchitis
- Herzinfarkt
- Herzstillstand
- Lungenembolie
- Lungenentzündung
- Pneumothorax
EINLEITUNG
Hat sich im Kreislauf ein Blutgerinnsel gebildet, kann sich dieses ablösen und in andere Gefässe verschleppt werden (in der Fachsprache als Embolie bezeichnet). Setzt sich das Gerinnsel in einem Lungengefäss ab, nennt man dies Lungenembolie.
Ob nun ein Blutgefäss der Lunge verstopft ist, eine Arterie des Herzes (wie beim Herzinfarkt), oder des Gehirns (Schlaganfall) – das Prinzip bleibt dasselbe: Das Areal, welches von diesem Blutgefäss ernährt werden sollte, kriegt zu wenig Blut (somit zu wenig Sauerstoff) und stirbt unter Umständen ab. Auch kommt es zu einer Blutstauung vor dem Gerinnsel, was zu einer Druckerhöhung und einer starken Belastung des Herzens führt.
Ein erhöhtes Embolierisiko haben Patienten mit Blutgerinnungsstörungen oder einer prädisponierenden Vorgeschichte, wie beispielsweise einem Knochenbruch im Bein-/ Hüftbereich, Prothesenoperationen, Kaiserschnitt, der Pille, Rauchen, bösartigen Krebserkrankungen oder schweren Herz- oder Lungenerkrankung.
Längere Immobilisationen, wie Bettlägerigkeit, Car-/ Flugreisen, führen zu einer Blutstauung durch langes Sitzen und sind klassische Situationen, die zur Bildung eines Gerinnsels führen. Die erste Aktivität, z.B. Aufstehen und Austeigen aus dem Flugzeug, Pressen beim Stuhlgang oder ähnliche körperliche Anstrengungen können dann zum Ablösen dieses Gerinnsels und zum Einschwemmen in die Lungengefässe führen.
SYMPTOMATIK
In den meisten Fällen entstehen Gerinnsel dieser Art in den tiefen Bein- oder Beckenvenen. Erstymptome sind daher häufig eine schmerzhafte Schwellung des Beins, gefolgt von akuter Luftnot, hohem Puls, Husten und Schmerzen im Brustbereich. Nicht zu Unterschätzen sind Herzrhythmusstörungen und sinkender Blutdruck, welche auf schwerwiegende Krankheitszustände hinweisen.
THERAPIE
Eine Lungenembolie ist potentiell immer lebensbedrohlich und erfordert eine schnelle Behandlung. Patienten sollten sofort in ein Krankenhaus gebracht werden, wo die Stabilisierung des Kreislaufes und eine blutverdünnende Therapie eingeleitet wird.
Die gerinnungshemmenden Medikamente müssen für einige Monate, in manchen Fällen auch Lebenslang eingenommen werden.
EINLEITUNG
Die Lunge verfügt über Abwehrmechanismen, welche das Eindringen von Schadstoffen oder Erregern erschweren.
Auf der Oberfläche der Luftröhre und Bronchien befinden sich feinste Flimmerhärchen, welche sich ständig rhythmisch bewegen, um Schleim, Schadstoffe und Staubteilchen „nach draussen“ zu befördern. Zudem sorgt das Immunsystem für ausreichend Verteidigung.
Dringen Erreger trotzdem in die tieferen Gewebe des Atemtraktes vor oder liegt ein Defekt der Abwehrmechanismen (Immunschwäche, genetische Erkrankung der Flimmerhärchen etc.) vor, entzünden sich die Lungenbläschen und das dazwischen liegende Bindegewebe – und man spricht von einer Lungenentzündung oder Pneumonie.
In den meisten Fällen können Bakterien dafür verantwortlich gemacht werden. Viren, Pilze und Parasiten gehören aber auch ins Erregerspektrum.
SYMPTOMATIK
Bei einer Lungenentzündung kommt es zu plötzlich einsetztenden Symptomen, wie:
- Husten, evtl. Atemnot
- Auswurf
- Fieber
- schmerzendem Brustkorb
THERAPIE
Eine Lungenentzündung bedarf einer Antibiotikatherapie. Die medikamentöse Therapie richtet sich dabei nach dem Erreger, wobei Lungenentzündungen, die im Rahmen eines Krankenhausaufenthaltes erworben wurden, schwieriger zu therapieren sind. Diese Erreger sind nämlich in der Regel widerstandsfähiger.
In aller Regel heilt eine Lungenentzündung bei einem jungen, gesunden Menschen ohne Folgen aus.
EINLEITUNG
Malaria ist eine fieberhafte Tropenkrankheit, welche durch den Stich der Anophelesmücke übertragen wird.
Es existieren vier verschiedene Erreger der Gattung der Plasmodien, welche drei Formen der Malaria auslösen können:
- Malaria tropica, gilt als die gefährlichste Form
- Malaria tertiana, nur selten tödlich
- Malaria quartana, die mildeste Form
Der Verlauf der Krankheit hängt wesentlich vom Erreger und der rechtzeitigen Behandlung ab. Die Parasiten machen zweifelsfrei sehr krank, aber auch bei der gefährlichsten Form überleben etwa 70 Prozent der Infizierten.
Der Parasit, Plasmodium, wird durch den Stich einer Mücke übertragen. Die Parasiten gelangen dann über den Blutstrom zur Leber, wo sie sich vermehren und teilweise über längeren Zeitraum ruhen. Der Ausbruch entsteht, wenn bestimmte Anteile der Parasiten erneut in den Blutstrom gelangen und nun die roten Blutkörperchen befallen, welche unter dem parasitären Befall platzen. Durch den Zerfall der roten Blutkörperchen werden Botenstoffe frei, welche für den Fieberanstieg verantwortlich sind. Je nach Unterform des Plasmodium werden verschiedene Organsysteme befallen, was den unterschiedlichen Schweregrad der Erkrankung ausmacht.
SYMPTOMATIK
Die Tatsache, dass man sich in den Tropen resp. in einem Malariagebiet aufgehalten hat, ist essentiell für die Diagnose, da sich die Symptome zu Beginn kaum von einer normalen Grippe unterscheiden:
- Hitzegefühl und Frösteln
- Kopf- und Gliederschmerzen
- Fieber
Anders als bei der Grippe, tritt das Fieber in regelmässigen Schüben auf und wird so zum kennzeichnenden Merkmal. Die Diagnose wird anhand der Symptome gestellt und mit einer Blutuntersuchung bestätigt.
THERAPIE
Noch gibt es keinen Impfstoff, es stehen jedoch Medikamente zur Prophylaxe und Therapie zur Verfügung. Wichtigster Bestandteil der Vorbeugung ist der Insektenschutz durch Tragen von langer Kleidung, Anwendung von Instektensprays und dem Aufenthalt in geschützten Räumen, insbesondere in der Dämmerung und Nachts.
Für einige Reiseziele ist eine zusätzliche Chemoprophylaxe in Tablettenform einzunehmen. Sowohl während dem Aufenthalt, als auch etliche Tage vor Antritt der Reise. Wie bei allen Medikamenten besteht auch hier die Gefahr der Nebenwirkungen, zudem sollten bestimmte Präparate von Kindern und Schwangeren nicht eingenommen werden.
Eine gründliche Reisevorbereitung beinhaltet somit auch die ärztliche Beratung, z.B. beim Hausarzt oder in einem Tropeninstitut.
Medikamente zeigen allerlei Wirkungen und Nebenwirkungen. Es gibt daher an dieser Stelle kein Patentrezept, was bei einer versehentlichen Überdosierung, oder Einnahme durch Kinder, unternommen werden muss.
Medikamente gehören aus mehreren Gründen nicht in einen Erste-Hilfe-Koffer:
- Gesetzlich gesehen bedarf die Abgabe von Medikamenten einer ärtzlichen Verordnung.
- Zum Prinzip der Betriebssanität gehört, dass im Notfall wirksam überbrückt werden kann. Dazu reichen oft einfache Massnahmen.
- Viele Medikamente haben Nebenwirkungen, die man nicht erzielen möchte. Deshalb kann die Abgabe einer Tablette schnell zur Fehlverordnung werden.
SYMPTOMATIK
Eine unerwünschte Reaktion muss aber nicht immer im Zusammenhang mit einer Überdosierung stehen – sie kann auch Ausdruck einer Nebenwirkung, oder im schlimmsten Fall einer allergische Reaktion, sein: Atemnot, Schwellungen von Haut und Schleimhäuten, plötzlicher Hautausschlag etc.
THERAPIE
Unabhängig davon, ob es sich um eine „harmlose Nebenwirkung“ oder einen dringenden Notfall handelt, sollte der behandelnden Arzt über das Ereignis in Kenntnis gesetzt werden. Dies ist prophylaktisch wichtig, damit Medikamente mit gleichen Wirkstoffen nicht erneut verschrieben werden.
Hirnhautentzündung
EINLEITUNG
Die Meningitis ist eine Entzündung der Hirn- und Rückenmarkshäute und stellt bis zum sicheren Ausschluss des Gegenteils immer ein medizinischer Notfall dar!
Die Entzündung wird in den meisten Fällen durch Viren oder Bakterien verursacht, in selteneren Fällen kommen allerdings auch Parasiten und Pilzinfektionen als Ursache in Frage. Die Erreger gelangen über den Blutweg ins Gehirn, wobei gerade bei nicht-abheilenden Infektionsherden im Kopfbereich (Mittelohrhrentzündungen, Stirn- und Nebenhöhlen-, sowie Zahnentzündungen) Vorsicht geboten ist. Schwere Kopfverletzungen, wie offene Wunden, stellen ebenfalls ein Risiko dar.
SYMPTOMATIK
Als Kardinalsymptome gelten Kopfschmerzen, Nackensteifigkeit, Fieber, Übelkeit, Bewusstseinsminderung und Lichtempfindlichkeit. Nicht selten werden sie begleitet von Benommenheit, Krampfanfällen bis hin zu komatösen Zuständen. Gerade kleine Kinder jedoch zeigen häufig unspezifische grippeähnliche Symptome, sind trinkfaul und schlapp. Bei Neugeborenen findet man allenfalls eine gewölbte Fontanelle.
Ein besonderes Alarmzeichen sind kleine Einblutungen, sprich rot-bläulich dunkle Flecken und Knötchen auf der Haut v.a. der Extremitäten. Diagnostiziert wird die Meningitis mittels Blutuntersuchung und Lumbalpunktion d.h. einer Entnahme von Nervenwasser aus dem Lendenwirbelsäulenbereich.
THERAPIE
Eine Meningitis ist unbehandelt akut lebensbedrohlich. Deshalb wird bei Verdacht sofort, also ohne Diagnosesicherung, behandelt! Dabei erhält der Patient einen Cocktail von Antibiotika direkt in die Venen gespritzt. Personen, die mit dem Erkrankten in engem Kontakt waren, müssen ebenfalls eine antibiotische behandelt werden (Tabletten).
PROPHYLAXE
Prophylaktisch kann gegen einige Erreger wie FSME oder Haemophilus influenzae geimpft werden.
EINLEITUNG
Fast jede Frau leidet zeitweise oder monatlich unter Schmerzen im Zusammenhang mit ihrer Periode.
- Primäre Regelschmerzen: setzen bereits mit der ersten Blutung ein, ohne zugrundeliegende Erkrankung, häufig bei jungen Frauen.
- Sekundäre Regelschmerzen: späteres Auftreten, gehen auf gynäkologisches Grundleiden zurück.
SYMPTOME
- Prämenstruell: Brustspannen, Ödeme, depressive Verstimmung & Reizbarkeit.
- Menstruationsbeschwerden: Kopf-, Rücken- und kolikartige Unterleibschmerzen, Durchfall, Übelkeit.
Regelschmerzen ohne gynäkologische Grunderkrankungen entstehen durch zu starke Muskelkontraktionen und Gewebehormone, sowie Stoffwechselprodukte, welche den Zug des Gebärmuttergewebes verstärken und Schmerzrezeptoren aktivieren. In manchen Fällen sind die Beschwerden so stark, dass die Frauen in ihrer Leistung eingeschränkt sind.
THERAPIE
Es gibt verschiedene Optionen Menstruationsbeschwerden zu behandeln. Bei leichten Symptomen helfen Tees, Wärmeflaschen, ausreichende Bewegung zur besseren Durchblutung und Stressbewältigung. Bei stärkeren Schmerzen und Krämpfen wird oft Magnesium eingesetzt sowie Schmerzmittel und hormonelle Verhütungsmittel. Bei den sekundären Regelschmerzen hingegen richtet sich die Therapie nach der Ursache.
EINLEITUNG
Migräne ist ein anfallsartig und periodisch wiederkehrender Kopfschmerz. Der Schmerz ist so stark, dass der Betroffene seinen Alltagsaktivitäten nicht mehr nachgehen kann.
SYMPTOMATIK
Der Kopfschmerz meist von pulsierender Qualität, halbseitig und häufig begleitet von anderen Symptomen wie Übelkeit, Erbrechen, Licht- und Geräuschempfindlichkeit. Bei vielen Patienten kündigt sich ein Anfall mit erhöhter Lichtempfindlichkeit und Wahrnehmungsstörungen (z.B. Flimmersehen) an. Ein „Anfall“ Dauer zwischen 4 und 72 Stunden.
THERAPIE
Als Akuttherapie werden einerseits Schmerzmittel wie Aspirin, Panadol oder Ibuprofen eingesetzt oder aber migränespezifische Medikamente.
Grundsätzlich sollte dem Patienten nur dann ein Medikament abgegeben werden, wenn es ein „alt bekannter“ Kopfschmerz ist und er das Medikament bereits kennt. In allen anderen Fällen, sollte professionelle Hilfe hinzugezogen werden (z.B. 144).
Kopfschmerzen
EINLEITUNG
Kopfschmerzen gehören zu den häufigsten Beschwerden in unseren Breitengraden. Als Ursache kommen einerseits die Reizung der Kopforgane (Muskulatur, Blutgefässe, Hirnhäute und Nerven) in Frage oder aber eine bestehende Krankheit. Man unterscheidet den primären vom sekundären Kopfschmerz:
Primär:
- Spannungskopfschmerz
- Migräne
- Medikamenten-assoziierte Kopfschmerzen
Sekundär:
- Begleiterscheinung einer Krankheit (wesentlich seltener)
SYMPTOMATIK
Viele Leute sind sich gewöhnt, Kopfschmerzen zu haben, und kennen deren Charakter genau. Vorsicht ist also dann geboten, wenn die Schmerzen:
- erstmalig
- ungewohnt heftig
- anders als sonst oder
- nach Trauma (Anschlagen des Kopfes, Gewalteinwirkung etc.)
auftreten!
THERAPIE
Meist genügt etwas Ruhe und die Schmerzen verschwinden von selbst. Manchmal ist aber auch eine Tablette zur Schmerzstillung nötig, die bekannstesten sind Aspirin (Acetylsalicylsäure), Panadol (Paracetamol) oder Brufen (Ibuprofen).
Einem Patienten soll nie ein Medikament verabreicht werden, das er nicht selber kennt und noch nie eingenommen hat.
Dank ihrer Position unter dem linken Rippenbogen wird die Milz gut geschützt und nur bei massiven Einflüssen von aussen verletzt. Ein Milzriss wird deshalb meist durch einen schweren Autounfall oder durch einen heftigen Schlag unter den linken Rippenbogen verursacht. Ist ein Milzriss aufgetreten, entsteht eine schwere Blutung in die Bauchhöhle. Die rasche, notfallmässige Therapie ist entscheidend für die Prognose der betroffenen Personen.
SYMPTOMATIK
Durch den Austritt von Blut in die Bauchhöhle entsteht ein Mangel im Kreislauf. Tritt innerhalb kürzester Zeit ein grosses Blutvolumen in die Bauchhöhle aus, wird diese schmerzhaft gereizt und es entsteht durch eine reflexartige Verspannung der Bauchdeckenmuskulatur ein brettharter Bauch. Erfolgt der Blutverlust über einen längeren Zeitraum, können unter Umständen lange keine Beschwerden auftreten.
Erst wenn der Blutverlust so gross ist, dass der Blutdruck in den Blutgefässen stark abfällt, entstehen die Symptome einer Minderdurchblutung. Diese drücken sich vor allem durch Schwindel oder Verwirrtheit, plötzlich auftretende Sehstörungen oder leichte Kopfschmerzen aus, da das Gehirn sehr anfällig auf Minderdurchblutung ist.
Beide Krankheitsverläufe sind für den Betroffenen akut lebensbedrohend, weshalb sie eine notfallmässige Therapie erfordern.
DIAGNOSE
Vor allem wenn nach einem schweren Unfall bei der Untersuchung linke Oberbauchschmerzen auftreten, welche in Richtung der linken Schulter ausstrahlen können, muss an die Möglichkeit eines Milzrisses gedacht werden. Weitere Hinweise sind Prellmarken an der linken Seite des Brustkorbs oder Rippenbrüche an derselben Stelle.
THERAPIE
Wird bei den Untersuchungen ein Milzriss gefunden, muss durch eine Notfalloperation sofort die bestehende Blutung gestoppt werden. In den meisten Fällen kann ein Milzriss jedoch nicht repariert werden. Um die Blutung zu stoppen muss deshalb oft die verletzte Milz komplett entfernt werden.
Was ist Muskelkater und wo entsteht er?
Früher war die Meinung verbreitet, dass durch Übersäuerung des Muskels (Laktat oder Milchsäureanstieg) Muskelkater entsteht. Intensive Forschungen in den letzten 30 Jahren haben diesen Umstand geändert und unterstützen nunmehr überwiegend die These von Mikroverletzungen als Erstursache. Gemeint sind kleinste Risse in den Muskelfasern. Ein Muskel ist aus Muskelfasern aufgebaut.
Es gibt drei Arten von Muskelfasertypen in unserem Körper: Die Skelettmuskelfasern (willkürlich bewegbare Muskelgruppen wie Bizeps, Trizeps etc.), die Herzmuskelfasern (Herz) und die glatten Muskeln (vorwiegend automatisch funktionierend im Körperinnern z.B. Magen, Darm, Gefässe etc.).
Muskelkater entsteht nur in den Skelettmuskeln. Wie diese Verletzungen genau zu den verzögerten Schmerzen führen, ist bis heute umstritten. Bei der Regeneration entstehen mehr Muskelfasern und die Muskelmasse nimmt somit zu.
Wann bekomme ich Muskelkater und wie lange tritt er auf?
Muskelkater bekommt man bei ungewohnter körperlicher Aktivität, nach langer Sportpause, nach besonders starken Belastungen oder neuen Bewegungsabläufen. Der Muskelkater beginnt frühestens einige Stunden nach der sportlichen Tätigkeit, erreicht sein Maximum nach ca. 3 Tagen und dauert bis zu einer Woche an. Die Muskeln sind steif, angeschwollen, kraftlos und druckempfindlich.
Was hilft oder hilft nicht gegen Muskelkater?
Da es sich beim Muskelkater um eine Verletzung handelt, ist vor allem Schonung zu empfehlen. Eine schnellere Regeneration durch die Wirkung von Schmerzmitteln, Entzündungshemmern, Vitaminen oder Aminosäuren konnte nicht nachgewiesen werden. Eine vorübergehende Linderung kann durch passives Dehnen oder leichteste Muskelarbeit eintreten.
Wie verhindere ich Muskelkater?
Am besten wirkt die langsame Steigerung der körperlichen Anstrengung, damit die Muskeln Zeit haben, sich anzupassen. Als Vorbeugung werden auch gründliches Aufwärmen, Dehnen und Muskelmassagen eingesetzt, wobei es nur bei ersterem Hinweise auf einen positiven Effekt gibt.
EINLEITUNG
Die Nase hat die Aufgabe, die eingeatmete Luft zu erwärmen und zu befeuchten. Um dieser Funktion gerecht zu werden, verfügt sie über viele kleine Blutgefässe an der Oberfläche der Nasenschleimhaut. Durch die Regulation der Gefässweite können direkt Wärme und Flüssigkeit an die eingeatmete Luft abgeben werden. Trockene Luft, Allergien, Erkältungen sowie Reizungen der Schleimhaut sind Gründe für eine Verletzung der Nasenschleimhaut.
SYMPTOMATIK
Die kleinen Gefässe können platzen, was wir als klassisches Nasenbluten kennen. Bei Kindern kann auch schon starkes Nasenbohren die Gefässe verletzen.
THERAPIE
Normalerweise stellt Nasenbluten keine grosse Gefahr dar. Der Betroffene soll auf einen Stuhl gesetzt und der Kopf nach vorne gebeugt werden. Mit Daumen und Zeigefinger sollen die Nasenflügel für mindestens eine Minute zusammengedrückt werden. Ein kalter Waschlappen auf dem Nacken vermindert die Durchblutung im Kopfbereich und lindert dadurch die Blutung. Verschlucktes Blut verursacht starke Übelkeit und soll deshalb ausgespuckt werden.
Stoppt die Blutung nicht innerhalb von einigen Minuten, so sollte ein Arzt aufgesucht werden. Nasenbluten, das durch ein Nasentrauma (z.B. Schlag auf die Nase) entsteht, sollte ebenfalls dem Arzt gezeigt werden, da der Nasenknorpel (wie übrigens auch der Knorpel des Ohres) sehr empfindlich auf Verletzungen reagieren kann und schlimmstenfalls schwere Entstellungen die Folge sind. Des Weiteren können Gerinnungsstörungen und ein zu hoher Blutdruck Nasenbluten verursachen. Diese Ursachen sind gefährlicher und sollten deshalb immer mit einem Arzt besprochen werden.
PROPHYLAXE
Präventiv gegen vermehrtes Nasenbluten helfen Luftbefeuchter, Salben, Sprays und Spühlungen.
EINLEITUNG
Nierensteine entstehen, wenn die Stoffe im Harn, welche normalerweise gelöst sind, auskristallisieren. Sie werden dann gebildet, wenn ein Übermass eines bestimmten Stoffes, oder ein Mangel an Faktoren, welche die Steinbildung hemmen, vorliegt. Ursache dafür, kann eine zu geringe Flüssigkeitszufuhr sein, ebenso wie Stoffwechselerkrankungen, erbliche Faktoren oder ein zu hoher Säuregehalt des Urins – meistens jedoch ist die genaue Ursache unklar.
Die Grösse des Steins kann erheblich variieren: von Sandkorngross bis zu einigen Zentimetern. In den allermeisten Fällen treten sie einseitig auf und sind bei Männern wesentlich häufiger als bei Frauen.
SYMPTOMATIK
Die Steine verursachen oft lange Zeit keine Symptome und werden dann als stumm bezeichnet. Verändern sie jedoch ungünstigerweise ihre Lage, können sie zu heftige Schmerzen und Druckgefühl in der Flankengegend führem – eventuell mit schmerzhafter Ausstrahlung in den Rücken, die Leistenregion oder das Genitale. Wird der Harnabfluss durch Verlegung in der Niere selbst, oder in den ableitenden Harnwegen, verhindert, entsteht ein Rückstau und es kommt zur Kolik. Aufgrund der Schleimhautreizung durch den Stein, wird Blut im Urin feststellt – und teilweise sogar sichtbar. Allgemeine Beschwerden wie Übelkeit, Erbrechen, Schweissausbrüche, Herzklopfen und Schwankungen des Blutdruckes sind häufige Begleiter der heftigen Schmerzen.
Die Diagnose erfolgt in erster Linie anhand der Symptome sowie mittels Ultraschall oder Röntgen.
THERAPIE
Bei Neuauftreten kolikartiger Schmerzen soll sich der Patient beim Hausarzt oder direkt in der Notfallstation eines Spitals vorstellen. Da, in den meisten Fällen, die Steine mit einer erhöhten Trinkmenge ausgeschwemmt werden können, ist keine spezielle Therapie notwendig.
Kommt es nicht zum spontanen Abgang des Steins, sei es grössenbedingt, oder durch Verlegung des Harnleiters, Nierenbeckens oder der Blase, können Nierensteine auch durch Zertrümmerung von aussen (Stosswellentherapie), durch eine Schlinge, durch Auflösung oder operativ entfernt werden.
Bei starken Schmerzen oder Koliken kommen krampflösende Schmerzmittel zum Einsatz. Generell ist der Verlauf günstig und die Prognose sehr gut, da die meisten Nierensteine spontan ausgeschieden werden und bei fast der Hälfte der Patienten kein weiteres Steinleiden auftritt. Komplikationen entstehen durch Abflussbehinderung des Harns, Erweiterung des Nierenbeckens und die Schädigung der Schleimhaut. Dier erleichtert Erregern, wie Bakterien und Viren, einzuwandern und Infekte der Harnwege und Nieren auszulösen.
Die wichtigsten Notrufnummern
117 Polizei
118 Feuerwehr
144 Sanitätsnotruf, Rettungsdienst
145 Toxikologisches Zentrum bei Vergiftungsnotfällen
1414 REGA
1415 Air Glaciers (Luftrettung im Wallis)
Bevor du anrufst, überlege dir die wichtigsten Dinge
Als Hilfe gibt es die 6 W’s:
Wer? Wer ruft an? Gib deinen Namen an.
Wo? Wo ist der Unfallort? Erkundige dich nach der Adresse!
Was? Was ist passiert? Schildere knapp das Notfallereignis.
Wie viele? Gibt es einen oder mehrere Patienten?
Welche Art? Welche Art von Verletzungen hat der Patient?
Weiteres? Gibt es weitere Gefahren oder wichtige Infos?
Der Disponent am Telefon wird als Erstes nach dem Unfallort fragen – so kann er dir Unterstützung senden, falls die Verbindung unterbricht, z.B. als Folge eines leeren Akkus oder schlechten Empfangs.
Wenn du nicht weisst, wo du dich gerade befindest, gibt es dank einer App der Rega die Möglichkeit, deine Koordinaten mit dem Anruf mitzusenden („iRega“). Bei einer Alarmierung über dieses App wird deine Position direkt der Alarmzentrale der Rega übermittelt.
Polizei, Feuerwehr und Sanität sind miteinander verbunden. Falls du in der Aufregung also statt der Saniät die Polizei anrufst, wird diese die Meldung weiterleiten.
Das Toxikologische Zentrum ist eine Auskunftsstelle. Bei einem Anruf hier kommt niemand vorbei, aber du erhältst fachliche Auskunft bei Vergiftungen, z.B. wenn ein Kind Waschmittel geschluckt hat.
Beachte
Rechtlich gesehen haftest du nicht für entstandene Kosten bei einer Alarmierung, auch wenn es keine Ambulanz gebraucht hätte. Hingegen kann man dich wegen unterlassener Hilfeleistung belangen, wenn du in einem Notfall nicht alarmierst.
Paraplegie
Unter einer Querschnittlähmung (auch Paraplegie) wird eine Kombination von Symptomen verstanden, die bei Unterbrechung der Nervenleitung im Rückenmark auftritt und durch einen Ausfall motorischer, sensibler oder vegetativer Funktionen unterhalb der Läsion bedingt ist. Die Ursache können Verletzungen des Rückenmarks (z.B. bei Wirbelbrüchen), aber auch Tumore und andere spezielle Erkrankungen.
SYMPTOMATIK
- Lähmungen
- Sensibilitätsstörungen
- verändertes bis fehlendes Schmerzempfinden
- vegetative Entgleisungen (u.a. Kreislaufstörungen)
Tetraplegie
Die Tetraplegie (von griechisch tetra, „vier-“ und plēgḗ „Lähmung“) ist eine Form der Querschnittlähmung, bei der alle vier Gliedmassen, also sowohl Beine als auch Arme, betroffen sind.
Die Tetraplegie ist ein viel schwererer Zustand als die Paraplegie. Tetraplegie entsteht durch einen Unterbruch des Rückenmarks auf Niveau der Halswirbelsäule, was eine Lähmung nicht nur der unteren Körperhälfte, sondern auch der Arm- und Atemmuskulatur zur Folge hat. Betroffene Patienten müssen künstlich beatmet werden, wenn das Rückenmark auf Höhe des 4. Halswirbels oder noch weiter oben unterbrochen ist
URSACHEN
Ursache ist meist eine schwere Schädigung des Rückenmarks im Halswirbelbereich. Sie kann traumatisch, durch einen Tumor, eine Infektions- oder Erbkrankheit, Entzündungen anderer Genese oder idiopathisch bedingt sein:
FOLGEN
Man unterscheidet zwischen kompletter und inkompletter Lähmung. Bei der vollständigen Quetschung bzw. Zerstörung der Neuronen besteht sensibel wie motorisch keine Funktion mehr. Bei 50 bis 60 % der Fälle liegt eine inkomplette Lähmung vor. So können motorische oder sensorische Kontrolle auch unterhalb des Lähmungsniveaus ganz oder teilweise vorliegen.
Eine schwere Einschränkung der Lebensqualität wird durch Schmerzen/Missempfindungen im Grenzbereich der Lähmung oder darunter verursacht. Diese Schmerzen/Missempfindungen werden als brennend, stechend oder pochend beschrieben. Sie sind teilweise permanent oder werden bei einer Reizung aktiv.
Seltener kann auch ein beidseitiger Ausfall übergeordneter Zentren im Gehirn (oberes Motoneuron, motorischer Cortex), z.B. durch einen Schlaganfall, eine Tetraparese auslösen.
Letztendlich bedeutet dies einen Ausfall der die Arm- und Beinmuskulatur innervierenden Nerven (Plexus brachialis, Plexus lumbosacralis) und von Blase, Mastdarm und Sexualfunktion sowie den generellen Verlust der Muskelkontrolle und Sensibilität unterhalb der Rückenmarksschädigung, wobei die Sexualfunktion statistisch gesehen bei männlichen Tetraplegikern seltener und in geringerem Ausmaß eingeschränkt ist als bei Paraplegikern (Lähmung in den unteren Extremitäten).
Pneumothorax bedeutet soviel wie „Luft im Brustkorb“. Zwar ist es die Aufgabe unserer Lungen, Luft hin und her zu bewegen, um den Körper mit Sauerstoff zu versorgen – ausserhalb des Lungengewebes (zwischen Lunge und Brustkorb) hat Luft aber nichts zu suchen. Ein Pneumotorax kann harmlos und beschwerdefrei, aber auch schmerzhaft und lebensbedrohlich sein.
Die Luft, von der bei einem Pneumothorax die Rede ist, befindet sich im sogenannten Pleuraspalt, einem Raum zwischen den zwei Blättern des Lungenfelles, welche dazu da sind, dass sich die Lungen bei der Atmung gut bewegen können. In diesem Spalt herrscht ein Unterdruck, so dehnt sich die Lunge ideal aus.
Fehlt der Unterdruck, bzw. hat sich im Pleuraspalt Luft angesammelt, so können sich die Lungen nicht mehr vollständig ausdehnen. Die Funktionsfähigkeit der Lunge nimmt dadurch merklich ab. Ist die Luftmenge im Pleuraspalt genügend gross, so kann der Lungenflügel sogar kollabieren.
Ein Pneumothorax kann durch eine Verletzung auftreten, bei welcher Luft in den Brustkorb dringt. Beispiele sind durchspiessende Rippenbrüche, Stich- oder Schussverletzungen, hochgradige Quetschungen und extreme Druckveränderungen wie beim Fliegen oder Tauchen (so genanntes Barotrauma). Ein Pneumothorax kann aber auch spontan auftreten, das heisst ohne ersichtliche Ursache. Davon betroffen sind oft junge, schlanke, grosse Männer im Alter zwischen 15 bis 35 Jahren und Raucher.
SYMPTOMATIK
Der Pneumothorax äussert sich durch:
- Husten
- Druckgefühl im Brustbereich
- schnelle Atmung
- bis hin zur Atemnot und Erstickungsgefühl
Eine lebensbedrohliche Komplikation ist der Spannungspneumothorax: Dabei entsteht durch die verletzte Brustwand eine Art Ventil, welches bei jedem Atemzug weitere Luft in den Brustkorb zieht, aber keine entweichen lässt. Dabei wird der Druck im Pleuraspalt so gross, dass die Organe im Brustkorb regelrecht zur Seite gedrängt werden.
Erkennt man die Symptome nicht, droht ein Blutruckabfall, durch Abdrücken der Gefässe zum Herzen, in dessen Folge ein Schock und unmittelbare Lebensgefahr.
THERAPIE
Geringe Mengen von Luft kann der Körper selber resorbieren und beseitigen. Bei grösseren Mengen, zusätzlichem Blut, Sekret oder Eiter, ist die Einlage eines Schlauches notwendig, um die Luft im Pleuraspalt wieder abzusaugen und die Flüssigkeit zu entfernen. Der Spannungspneumothorax ist ein dringender Notfall, der sofortige Behandlung verlangt!
EINLEITUNG
Als Pseudokrupp bezeichnet man eine, meist virale, Entzündung des Kehlkopfes und der Luftröhre unterhalb der Stimmbänder. Sie kommt gehäuft bei älteren Säuglingen und Kleinkindern bis 6 Jahren vor.
SYMPTOMATIK
Die plötzliche Einengung der Atemwege durch ein Anschwellen der Schleimhäute führt zu anfallsartiger Atemnot, bellendem Husten und einem pfeifenden Atemgeräusch. Diese Anfälle treten meist Nachts auf.
Die Luftwege sind bei Kindern sehr eng. Ein Anschwellen der Atemwege wird dadurch rasch gefährlich.
Die Diagnose wird anhand der Symptome gestellt. Dabei ist es wichtig, den Pseudokrupp vom echten Krupp, einer Entzündung des Kehldeckels, oder einer Atemwegsverlegung durch einen Fremdkörper zu unterscheiden.
THERAPIE
Der Pseudokrupp wirkt dramatisch. In der Regel aber ist er ungefährlich. Kalte oder feuchte Luft hilft. Entsprechend empfiehlt es sich, die Fenster zu öffnen oder im Badezimmer die heisse Dusche laufen zu lassen.
Rücksprache mit dem Rettungsdienst oder der spitaleigenen Notfallstation ist natürlich auch immer möglich und hilfreich. Diese können dabei helfen zu entscheiden, ob ein Kind hospitalisiert werden muss.
Im Notfall – Pseudokrupp
- Kalte oder feuchte Luft hilft! Daher Fenster öffnen oder im Badezimmer die heisse Dusche laufen lassen.
- Rücksprache mit dem Rettungsdienst oder einer Notfallstation ist natürlich auch immer möglich und hilfreich.
Eine psychische Notfallsituation kann wie ein „körperlicher“ Notfall jeden treffen. Wir unterscheiden akute Episoden einer psychiatrischen Erkrankung, akute Suizidalität und akute psychische Symptome ohne psychische Erkrankung.
Symptome sind
- Gemütsstörungen, anhaltender Missmut
- Hoffnungs- und Aussichtslosigkeit
- Verhaltensauffälligkeiten
- Weinkrämpfe
- Angst, Panikattacke
- Stark intensiviertes Atmen (Hyperventillieren)
Erste Hilfe bedeutet hier
- Betreuung des Patienten (ihn nicht alleine lassen)
- Rücksprache mit medizinischer Fachperson
- Bei Hyperventillieren: Aufmerksamkeit erlangen (nötigenfalls mittels Schmerzreiz), gefolgt von beruhigendem Zureden mit Aufforderung, langsamer zu atmen (Talking down)
Beachte auch
Die psychische Komponente spielt in vielen medizinischen Situationen eine relevante Rolle. Wichtig hier, dass Du als Ersthelfer eine aufgeklärte Funktion wahrnimmst: Beruhige und sorge für Diskretion. Psychische Schwierigkeiten sind so normal wie jede andere körperliche Beschwerde.
Vertiefungsthemen

Eine psychische Notfallsituation kann wie ein «körperlicher» Notfall jeden – auch Kinder und Jugendliche – treffen und ist genauso ernst zu nehmen. Es werden akute Episoden einer vorbestehenden psychischen Krankheit oder akute psychische Symp- tome ohne psychische Vorerkrankung voneinander unterschieden. Bei Jugendlichen ist zudem an eine psychische Ausnahmesituation im Rahmen eines Drogenkonsums zu denken. Speziell zu erwähnen ist der «Schreikrampf» (Affektkrampf), welcher bei kleinen Kindern (vor allem zwischen 6 Monaten und 4 Jahren) auftreten kann.
Symptome sind
- Tiefe Traurigkeit oder Hoffnungslosigkeit
- Plötzliche Weinkrämpfe
- Sich-Zurückziehen, Kontaktvermeidung, Unaufmerksamkeit
- Angst, Halluzinationen
- Stark intensiviertes Atmen (Hyperventilation)
- Affektkrampf: kurze Bewusstlosigkeit nach lautem Schreien oder Weinen
Erste Hilfe bedeutet hier
- Betreuen und Gespräch suchen/anbieten
- Kind nicht alleine lassen, trösten, gut zureden
- Rücksprache mit medizinischer Fachperson
- Bei Hyperventilation: Aufmerksamkeit erlangen, dann beruhigend
- zureden und Aufforderung, langsam zu atmen
Beachte auch
Ein Kind, welches in einer körperlichen Notfallsituation ist, befindet sich immer auch in einer psychischen Ausnahmesituation. Empathisches und beruhigendes Einwirken ist daher eine wichtige Komponente der Ersten Hilfe. Affektkrämpfe entstehen aus einer emotionalen Überforderung des Kleinkindes heraus, sind sehr eindrücklich, medizinisch aber völlig harmlos.
Vertiefungsthemen
Der umgangssprachlichen Ausdruck „Pumpen“ steht für die Herzmassage, auch Thoraxkompressionen genannt.
Beginne sofort mit der Herzmassage. Während du dies tust, kannst du umstehende Helfer anweisen, die Sanität zu alarmieren und einen Defibrillator zu holen.
Lege den Patienten auf eine flache und harte Unterlage (also runter vom Bett). Entferne zügig die Kleider im Brustbereich und beginne mit Thoraxkompressionen, indem du seitlich neben den Patienten kniest, dich über den Patienten lehnst und mit beiden Handballen übereinander auf das Brustbein (Mitte des Brustkorbs) drückst.
Drücke kräftig mindestens 5 cm tief (beim Erwachsenen), mit einem Tempo von mindestens 100 Kompressionen pro Minute. Achte darauf, dass du den Brustkorb zwischen jeder Kompression wieder ganz entlastest, also mit den Händen die 5cm wieder zurück nach oben gehst, damit ein Pumpeffekt entsteht.
Die Kompressionen müssen fortgesetzt werden, bis der Rettungsdienst eintrifft und dich ablöst oder dir den Abbruch befiehlt. Oder bis der Patient wieder wach ist.
Dass der Patient aber alleine durch die Kompressionen wieder zu sich kommt, ist sehr unwahrscheinlich. Was ihn retten kann, sind Defibrillator und Rettungsdienst. Mit der Herzmassage überbrückst du lediglich die Zeit, bis der Rettungsdienst eintrifft.
Ohne diese Überbrückung stünden die Chancen des Patienten allerdings bei nahezu Null. Deine Hilfe ist deshalb sehr wichtig.
Thoraxkompressionen sind sehr anstrengend. Es empfiehlt sich, regelmässig abzuwechseln. Der Defibrillator analysiert alle 2 Minuten den Herzrhythmus. Da man den Patienten währenddessen ohnehin nicht berühren darf, ist dies der ideale Moment, um die Positionen zu wechseln.
Vorgehen bei fehlendem Kreislauf
Ohne Kreislauf ist auch keine Atmung mehr vorhanden. Man spricht vom sogenannten „Herz-Kreislaufstillstand“. In diesem Fall beginnst du sofort mit den Wiederbelebungsmassnahmen.
Wir verwenden dazu das RAPS-Schema: Halte diese Reihenfolge ein!
- R Realisieren Erkenne den Atemstillstand
- A Alarmieren Alarmiere die 144 und rufe laut um Hilfe
- P Pumpen Komprimiere den Brustkorb
- S Schocken Defibrilliere den Patienten mit einem AED
Beatmen
Nach heutigen Richtlinien sollen Laien nicht mehr beatmen. Wer es gelernt hat und es sich zutraut, darf es aber weiterhin tun, im Rhythmus 30:2. Wichtig ist, dass nicht dieselbe Person, die die Kompressionen macht, auch beatmet, da sonst beim Positionswechsel zuviel Zeit verloren geht.
Vorgehen bei fehlendem Kreislauf
Ohne Kreislauf ist auch keine Atmung mehr vorhanden. Man spricht vom sogenannten „Herz-Kreislaufstillstand“. In diesem Fall beginnst du sofort mit den Wiederbelebungsmassnahmen.
Wir verwenden dazu das RAPS-Schema: Halte diese Reihenfolge ein!
- R Realisieren Erkenne den Atemstillstand
- A Alarmieren Alarmiere die 144 und rufe laut um Hilfe
- P Pumpen Komprimiere den Brustkorb
- S Schocken Defibrilliere den Patienten mit einem AED
Beatmen
Nach heutigen Richtlinien sollen Laien nicht mehr beatmen. Wer es gelernt hat und es sich zutraut, darf es aber weiterhin tun, im Rhythmus 30:2. Wichtig ist, dass nicht dieselbe Person, die die Kompressionen macht, auch beatmet, da sonst beim Positionswechsel zuviel Zeit verloren geht.
Während du auf den Rettungswagen wartest, hast du meist noch einige Minuten Zeit.
Nutze diese Zeit und überprüfe immer wieder die Atmung und das Bewusstsein des Patienten.
Wenn du mehr zum Thema Erste Hilfe lernen willst, so trainiere dein Wissen mit unseren Fallbeispielen, durchstöbere das Lexikon und vertiefe deine Skills demnächst im Vertiefungstext „First Responder“.
Vierter Schritt
Realisieren, Entscheiden, Organisieren
- Ist die Situation dringlich oder nicht? Was ist das Hauptproblem?
- Realisiere, was dem Patienten fehlt?
- Könnte ein Herzinfarkt vorliegen? Eine Verletzung der Wirbelsäule?
- Ziel ist es, nichts Relevantes zu verpassen.
- Entscheide, wie Du vorgehen willst. Und organisiere alles Nötige.
Ist von einem Herzinfarkt auszugehen, so soll bewusst entschieden werden, konsequent gemäss Schema Herzinfarkt vorzugehen. Selbst wenn der Betroffene darob nicht begeistert ist und am liebsten in Ruhe gelassen werden möchte.
Im Zweifel ist immer mit einer medizinischen Fachperson/Notruf 144 Rücksprache zu nehmen – auch ohne Einwilligung der betroffenen Person.
- Welche organisatorischen Massnahmen sind zu treffen (Einweisposten für Rettungswagen, Herbeiholen von AED und Erste-Hilfe-Ausrüstung)?
- Ist eine Rea-Bereitschaft (AED, weitere Helfer ausser Sichtweite des Patienten) zu erstellen?
- Muss für Ruhe gesorgt, müssen Personen weggeschickt werden?
Die Anfänge der Rega
Die Rettung aus der Luft begann in der Schweiz einst mit Rettungsfallschirm-springern, welche samt Erstversorgungsmaterial und allenfalls einem Lawinenhund zur Unfallstelle sprangen. 1952 erfolgte dann in Davos der erste Rettungsflug per Helikopter und läutete so die Zukunft der Helikopterluft-rettung ein.
Heute ist die Schweizerische Rettungsflugwache (Rega), ein Glied der Rettungskette Schweiz, nicht mehr aus der Luftrettung weg zu denken. Sie ist eine private, gemeinnützige Stiftung und wird von Gönnern getragen. Je nach Einsatz werden die Kosten der Rega von den Kranken- oder Unfallversicherungen getragen.
Die Rega übernimmt für ihre Gönner aber jene Kosten, welche nicht durch eine Versicherung gedeckt werden. Die Regaeinsätze reichen von Berg-, Winter-, Verkehrs- und Lawinenunfällen über Rückflüge und Transportflüge im In- und Ausland. Dafür verwendet die Rega modernste Helikopter und Ambulanzjets mit ausgebildetem Medizinpersonal an Board.
Schweizer Bergretter-Unternehmen
Der Berg ruft, doch manchmal gefolgt von einem Hilferuf.
In der Schweiz wird in solch einem Fall dann die Alpine Rettung Schweiz (zusammengesetzt aus SAC und Rega) alarmiert. SAC steht für Schweizer Alpen Club, auch bekannt als Retter in gelb. Sie kommen zum Einsätz, wo die Rettung speziell schwierig ausfällt, sei es weil der Hubschrauber nicht landen kann, der Patient in einem Cannyon steckt oder ein Kletterer aus einer steilen Bergwand gerettet werden muss.
Die Organisation selbst umfasst rund 2’800 Bergretter und Bergretterinnen, verteilt auf verschiedenen Rettungsstationen, die auf Abruf zur Verfügung stehen.
Alle Kantone ausser der Kanton Wallis gehören zur ARS. Im Wallis ist die kantonale Rettungsorganisation KWRO für sämtliche Rettungseinsätze verantwortlich.
Hilfe im Hochgebirge bietet auch die Air Zermatt. Die professionell ausgerüstete Crew führt auch auf mehr als 3’000 Metern über Meer notfallmedizinische Versorgungen auf höchstem Niveau durch. Sie sind Bestandteil der Kantonalen Walliser Rettungsorganisation KWRO und kommen vom Oberwallis bis Herbriggen und Zermatt zum Einsatz.
Air Zermatt arbeitet eng mit den lokalen SAC-Rettungsstationen zusammen und ermöglicht so, die extremsten Situationen zu lösen. Auch 365 Tage im Jahr ist die Air-Glaciers im Einsatz. Als grösstes Helikopterunternehmen der Schweiz hat Air-Glaciers seit Gründung im 1965 mehr als 40’000 bei Bergrettung, Lawinenunfällen sowie Pisten- und Strassenrettungen geflogen. Zu ihren Einsatzgebieten gehört die Jungfrauregion sowie Gstaad-Saanenland.
Unter Herzrhythmusstörungen bzw. Arrhythmien versteht man Unregelmäßigkeiten der Herzaktion.
PHYSIOLOGIE
Die normale Aktionsfolge des Herzens geht auf die rhythmische Reizbildung im Sinusknoten und die Erregungsleitung zurück. Diese erfolgt gleichmässig in bestimmten Grenzen. Der normale Herzrhythmus wird demnach als Sinusrhythmus bezeichnet.
Frequenzen unter 60 pro Minute werden als Bradykardie, über 100 Schläge pro Minute als Tachykardie bezeichnet.
URSACHE
Arrhythmien sind häufig Symptome oder Hinweise auf andere Erkrankungen des Herzens. Ursache für Rhythmusstörungen des Herzens können unter anderem nervöse und vegetative Faktoren, toxische Einflüsse (Medikamente) und organische Herzmuskelschädigungen (z.B. Myokarditis) sein. In einer Reihe von Fällen ist jedoch eine genaue Ursachenklärung nicht möglich.
EINTEILUNG
Die Herzrhythmusstörungen lassen sich je nach zugrundegelegtem Kriterium in verschiedene grosse Gruppen gliedern, zum Beispiel:
- …nach Störungsursache
- …nach Lokalisation
- …nach Herzfrequenz
Herzrhythmusstörungen können belanglos aber im Extremfall auch tödlich sein. Sie werden gefährlich, wenn sie den Kreislauf beeinträchtigen (z.B. bei Kammerflimmern durch gestörte Pumpfunktion bis hin zum Herzstillstand).
SYMPTOME
Herzrhythmusstörungen können beschwerdelos verlaufen, von Herzklopfen, -stolpern, -jagen und Herzrasen begleitet sein oder zu Schwindelgefühlen und Beklemmungszuständen führen. Es kann auch zu Bewusstseinsverlust und plötzlichen Stürzen (Synkope) kommen.
Generell treten Beschwerden bei raschem Herzschlag (ab ca. 160/min), bei zu langsamem Herzschlag (ab ca. 40/min) und bei allen Unregelmässigkeiten mit hämodynamischen Störungen auf.
DIAGNOSE
- EKG (Elektrokardiogramm)
- Belastungs-EKG (Ergometrie)
- Langzeit-EKG
- Echokardiografie (Ultraschall)
Ein Schlaganfall ist der „Herzinfarkt des Gehirns“: Ein Blutgefäss ist verstopft, Hirngewebe wird nicht ausreichend mit Sauerstoff versorgt. Bisweilen kommt es auch zu einem Gefässriss (Hirnblutung). Dann spricht man ebenfalls von einem Schlaganfall. Die Symptome eines Schlaganfalls sind abhängig vom Hirnareal, das betroffen ist.
Symptome sind
- Plötzlich einsetzende, sehr starke Kopfschmerzen
- Plötzlich auftretende, meist einseitige Lähmungen und/oder Gefühlsstörungen
- Seh-, Gleichgewichts- und/oder Sprachstörungen
Erste Hilfe bedeutet hier
- Patienten nicht bewegen, dessen Oberkörper hochlagern
- Notruf 144 wählen (lassen)
- Patienten beruhigen und für Ruhe sorgen
Beachte auch
Beim Hirnschlag ist rasche Hilfe entscheidend. Wird früher geholfen, lässt sich der Schaden des Gehirns reduzieren („Time is brain“). Wann immer jemand „komisch“ wirkt, einen Hirnschlag in Erwägung ziehen und mit einer medizinischen Fachperson Rücksprache nehmen.
Vertiefungsthemen
Der Einsatz des AEDs
AED steht für Automatischer Externer Defibrillator (kurz Defi).
Dieses Gerät ist für alle Laien bedienbar und unterstützt dich bei der Wiederbelebung. Einige Geräte sind an belebten Orten (z.B. Bahnhof) öffentlich zugänglich. Setze den Defibrillator ein, sobald er vor Ort ist. Schalte ihn ein. Von da an spricht er mit dir und gibt alle Anweisungen:
Ziehe an der Lasche die zwei Klebeelektroden heraus. Löse die Schutzfolie ab und klebe die Elektroden wie auf der Abbildung (auf dem Defibrillator) beschrieben auf den Brustkorb des Patienten. Sobald die Elektroden kleben, analysiert der Defibrillator selbständig den Herzrhythmus. Beachte seine Anweisungen. Er teilt dir mit, wann du zurücktreten, wann einen Schock auslösen und wann du die Kompressionen wieder aufnehmen sollst.
Sorge dafür, dass niemand den Patienten berührt, bevor der Schock abgegeben wird.
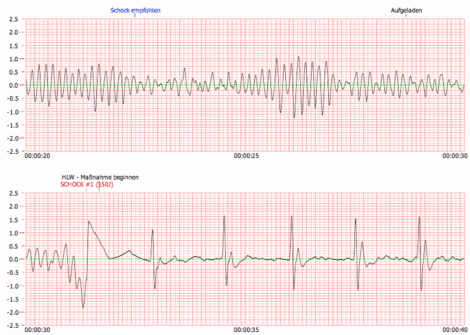
EINLEITUNG
Dem Schwindel liegt in den meisten Fällen eine harmlose Ursache zugrunde, er kann aber auch erstes Anzeichen einer gefährlichen Entwicklung oder chronischen Krankheit sein. Wichtig für die Ursachenklärung sind Begleitsymptome wie Augenzittern, Ohrensausen, Übelkeit oder aber bestehende Erkrankungen wie Bluthochdruck, Durchblutungsstörungen oder Epilepsie. Schwindel kann auch Zeichen von Zustandsverschlechterung bei Patienten mit Schädel-Hirn-Traumata oder Halswirbelsäulenverletzungen sein.
SYMPTOMATIK
Das unangenehme Gefühl des Ungleichgewichts oder Drehens ist oft begleitet von Übelkeit, Erbrechen, Herzklopfen, erhöhter Sturzgefahr und Angst.
Akuter Schwindel
Schwindel bei Höhenangst, Karussellfahrt, Reisekrankheit. Ursache sind Missempfindungen des Sehens und des Innenohres bei beispielsweise schwankendem Horizont auf einem sich bewegenden Schiff. Er tritt unter bestimmten Umständen auf und geht in der Regel schnell und unbehandelt wieder vorbei. Es gibt Medikamente, welche solche kurzfristigen Schwindelattacken im Rahmen von Reisekrankheit unterbinden.
Lagerungsschwindel
Ein harmloser Drehschwindel bei Kopfdrehung und Lagewechsel. Dabei kommst es zu einem ca. 30 Sekunden andauernden, starken Drehschwindel, der bei Verharren in einer Position schnell wieder verschwindet. Ursache ist in den meisten Fällen ein „verwirrtes“ Steinchen im Innenohr, welches dem Gleichgewichtsorgan falsche Informationen liefert. Mit speziellen Bewegungsmanövern kann das Steinchen wieder an die richtige Stelle „gerückt“ werden, worauf der Schwindel sofort verschwindet.
Andere Ursachen
Übermässiger Alkoholgenuss, Drogen, Medikamente, Durchblutungsstörungen oder Schädigungen des Kleinhirns oder Gleichgewichtsorgans können ebenfalls als Ursachen für Schwindel in Frage kommen.
THERAPIE
Die Therapie unterscheidet sich je nach Ursache des Schwindels. Aktuer Schwindel geht meist von alleine wieder vobei, wobei der Lagerungsschwindel immer bestimmte „Lagerungsmanöver“ erfordert.
Angenommen, der Patient ist bewusstlos, atmet aber und es gibt keine Hinweise auf eine Wirbelsäulenverletzung. Allfällige Blutungen hast du bereits mittels Druckverband gestillt. Was nun?
Bewusstlosen Patienten fehlen die Schutzreflexe. Das heisst, sie beginnen nicht zu husten, wenn sie erbrechen. Wenn sie dabei auf dem Rücken liegen, kann das Erbrochene in die Lungen fliessen und der Patient möglicherweise daran ersticken. Deshalb sollen Bewusstlose in die stabile Seitenlage gelegt werden.
Dabei wird der Patient auf die Seite gedreht und das eine Bein so im Knie des anderen Beins verschränkt, dass der Patient nicht mehr zrückkippt. Das Wichtigste an der stabilen Seitenlage ist das Überstrecken des Kopfes mit gleichzeitigem Drehen des Mundes an den tiefsten Punkt des Kopfes. So wird gewährleistet, dass Erbrochenes nach aussen statt in die Lungen fliesst.
Anleitung zur stabilen Seitenlage.
Kontrolliere danach regelmässig Atmung und Kreislauf indem du ein Reassessment durchführst (Beginn des ABCDE von vorne) .
Extremitäten
Arme und Beine, Hände und Füsse sind in unserem täglichen Gebrauch als Werkzeuge, und Fortbewegungsmittel konstant Kräften ausgesetzt und wo Kräfte und Energien wirken, können auch Schäden entstehen.
In diesem Kapitel werden Verletzungen rund um Knochen und Gelenke aber auch Blutungen, Verbrennungen und Elektrounfälle besprochen.
Sonnenstich
Ein Sonnenstich (auch „Insolation“ genannt) wird durch direkte, intensive Sonnenstrahlung auf den Kopf und den Nacken hervorgerufen. Dabei kommt es zur Reizung und Entzündung der Hirnhäute.
SYMPTOMATIK
Der Sonnenstich führt zu starken Kopf- und Nackenschmerzen. Begleitend kann Übelkeit, Erbrechen oder Ohrensausen auftreten.
In ausgeprägten Fällen kann es zur Eintrübung des Bewusstseins bis hin zum Koma kommen.
THERAPIE
Der Patient soll weitere Sonnenexposition meiden, ausruhen, viel Flüssigkeit zu sich nehmen und sich evtl. mittels einer Dusche abkühlen.
PROPHYLAXE
Dies kann effizient durch das Tragen einer hellen Kopfbedeckung und Meidung von zu langer Sonnenexposition vermieden werden.
Hitzschlag
Vom „Hitzschlag“ spricht man bei einem Wärmestau, bei dem es der Körper nicht mehr gelingt, die angestaute Wärme über die Haut abzugeben.
SYMPTOMATIK
Der Patient zeigt sich mit roter, trockener und heisser Haut. Die Blutgefässe sind erweitert, weswegen das Blut versackt, der Kreislauf gestört wird und es zum Hitzekollaps, das heisst zu einer kurz andauernden Bewusstlosigkeit, kommen kann.
THERAPIE
Der Betroffene soll mit erhöhtem Oberkörper an einem kühlen, oder mindestens schattigen Ort gelagert werden. Die Kleidung soll geöffnet werden. Feuchte Tücher auf der Haut bringen Linderung, da so Verdunstung und somit Abgabe von Wärme angestrebt wird.
Bei Bewusstlosigkeit, den Patienten in die stabile Seitenlage bringen und den Rettungsdienst zuziehen.
Alkoholgenuss sowie langes Stehen begünstigen die Symptome, eine ausreichende Trinkmenge sowie Aufenthalt im Schatten tragen hingegen zur Vermeidung bei.
Es ist ein Belastungstest, bei dem man neben der Herzfrequenz und dem Blutdruck auch die Atemleistung mitbestimmt. Die Untersuchung haben wir auf dem Fahrradergometer durchgeführt, wobei sie auch auf dem Laufband möglich wäre. Dabei bekommt man eine Maske aufgesetzt und wird schrittweise bis zur Leistungsgrenze belastet.
Da die Maske mit modernen Messgeräten verbunden ist, wird die Atemleistung dauernd bestimmt. So werden neben den ein- und ausgeatmeten Luftvolumina auch die Sauerstoff- und Kohlendioxidkonzentrationen kontinuierlich gemessen.
Am Anfang und bei maximaler Belastung kann zusätzlich Blut aus einer Arterie am Handgelenk zur Bestimmung der Blutgase und des Laktats abgenommen werden. In der Blutgasanalyse werden die Sauerstoff- und Kohlendioxidkonzentrationen sowie weitere Stoffe bestimmt. Ob dies durchgeführt wird, hängt vom Untersucher und der spezifischen Fragestellung ab.Die Belastung dauert 8 bis 12 Minuten. Darauf folgt eine 3 bis 6 minütige Erholungsphase.
Wieso und wann wird eine Spiroergometrie durchgeführt?
Es gibt im Wesentlichen drei verschiede Anwendungsgebiete der Spiroergometrie. Erstens kann man mit der maximalen Sauerstoffaufnahme und der anaeroben Schwelle (Siehe Bericht zur Ergometrie) die Ausdauerleistungsfähigkeit bestimmen, beispielsweise bei Leistungssportlern. Zweitens kann man indirekt den Kalorienverbrauch und Substratumsatz berechnen. Der Substratumsatz zeigt, ob mehr Fett oder Kohlenhydrate verbrannt werden. Drittens können Rückschlüsse über die Leistung des Herzkreislaufsystems gemacht werden.
Liegt eine krankhafte Veränderung vor, kann man sagen, ob das Herz oder die Lunge der limitierende Faktor der Leistung ist, zum Beispiel bei Menschen mit schlechter Herz- oder Lungenfunktion. Die Spiroergometrie ist eine komplexe Untersuchung, die neben dem Leistungssport auch bei der Behandlung von Herzkreislauferkrankungen eingesetzt wird. Die TORTOUR-Teammitglieder haben heute dank der Spiroergometrie und der dazugehörigen Beratung noch mehr Informationen zu ihrer Ausdauerleistung gewonnen, welche die individuellen Trainingspläne noch verfeinern werden.
Sobald man etwas mehr Sport treibt, kommt früher oder später die Frage nach der optimalen Ernährung auf. Sportlerinnen und Sportler möchten wissen, wie sie trotz intensivem Training gesund bleiben und wie sie ihre Leistungsfähigkeit verbessern können. Doch obwohl es ganze Bücher zu diesem Thema gibt, lassen sich die Grundsätze relativ kurz zusammenfassen:
Die Ernährung für Sportler (mehr als 5 Stunden Sport pro Woche) baut auf dem gleichen Prinzip wie die allgemein gültige Ernährungspyramide auf. Deren Ziel besteht darin, die Eigenschaften einer ausgewogenen Ernährung möglichst anschaulich aufzuzeigen. Wir nehmen diese Pyramide, welche du bestimmt schon irgendwo mal gesehen hast, als Basis und ergänzen sie gezielt an einigen Stellen, um die zusätzlichen Bedürfnisse unseres Köpers abzudecken.
Getränke
Basis: Als Grundkonsum soll man 1 bis 2 Liter ungezuckerte Getränke pro Tag zu sich nehmen. Dazu gehören z.B. Wasser, Früchte- und Kräutertee. Kaffee sowie Schwarz- und Grüntee sollten massvoll konsumiert werden.
Sportler: Zusätzlich zum Basiskonsum sollte man bei sportlicher Aktivität pro Stunde 0.4 bis 0.8 Liter eines Sportgetränkes zusätzlich trinken. Diese Getränke sind in fast allen Läden erhältlich. Die verschiedenen Produkte unterscheiden sich vor allem im Geschmack und im Preis, wobei die billigeren Eigenmarken nicht unbedingt schlechter sind. Zusätzlich zum Sportgetränk kannst du auch Wasser trinken.
Gemüse und Früchte
Basis: Pro Tag solltest du 3 Portionen Gemüse (mindestens eine Portion roh) und 2 Portionen Früchte essen. Eine Portion davon kannst du auch durch 2 dl eines ungezuckerten Fruchtsafts ersetzen. Eine Portion ist etwa 120 g.
Sportler: Hier gilt das gleiche wie beim Basiskonsum. Insofern man es verträgt, kann man aber auch mehr Früchte und Gemüse konsumieren.
Vollkornprodukte und Hülsenfrüchte
Basis: Du solltest 3 Portionen z.B. Brot, Hülsenfrüchte, Teigwaren, Mais, Reis etc. essen, wobei mindestens zwei Portionen Vollkornprodukte sein sollten.
Sportler: Pro Stunde Sport kannst du eine zusätzliche Portion essen. Dies gilt insbesondere, wenn du mehr als zwei Stunden Sport am Stück treibst. Da man nicht ein ganzes Picknick aufs Fahrrad mitnehmen kann, darfst du diese zusätzlichen Portionen auch durch Sportlernahrung z.B. Riegel 60 bis 90g, Kohlenhydrat Gel oder Regenerationsgetränk ersetzen.
Milch, Milchprodukte, Fleisch, Fisch, Eier
Basis: Pro Tag abwechslungsweise eine Portion Fisch, Fleisch, Käse, Eier etc.
Sportler: Mit dem Grundkonsum hast du auch in sportlichen Zeiten genügend Eiweiss und Calcium zu dir genommen. Du musst diesen Bereich also nicht ergänzen.
Öle, Fette und Nüsse
Basis: Pro Tag 2 bis 3 Kaffeelöffel (=1 Portion) für die kalten Speisen und nochmals die gleiche Menge für die warmen Speisen verwenden. Zusätzlich kannst du noch maximal 10g Brotaufstrich essen. 20 bis 30g Nüsse sind auch empfehlenswert.
Sportler: Pro Stunde Sport solltest du zusätzlich eine halbe Portion zu dir nehmen.
Süssigkeiten, salzige Knabbereien und energiereiche Getränke
Basis: Diese Nahrungsmittel solltest du mit Mass konsumieren. Sie stellen keinen essentiellen Bestandteil deiner Ernährung dar, sondern dienen als Genussmittel.
Sportler: Das gleiche Prinzip gilt auch für Sportler. Beachte aber, dass der Konsum von Alkohol die Regenerationszeit deines Körpers verlängert. Bei intensivem Training und bei der Vorbereitung auf einen Wettkampf solltest du also möglichst auf Alkohol verzichten.
Spezialnahrung und Nahrungsergänzung
Wie du siehst, verzichten wir weitestgehend auf Spezialnahrung und Nahrungszusätze (Riegel, Gels etc. mit natürlichen, jedoch stark konzentrierten Inhaltsstoffen). Diese Zusätze können durchaus sinnvoll sein, wenn man sie gezielt einsetzt. Man muss sich aber bewusst sein, dass dies keine Wundermittel sind, welche den Sport ersetzen. Es sind viel mehr Produkte, welche dem Körper gezielt diejenigen Nährstoffe bieten, welche er am meisten verbraucht. Somit kann er höhere Leistungen erbringen und schneller regenerieren.
Nun hast du einen groben Überblick über die Grundsätze der Sporternährung. Es ist mir bewusst, dass sich diese Auflistung sehr theoretisch anhört und du fragst dich vielleicht, wie eine solche Ernährung mit dem Alltag vereinbar ist. Wenn du aber genau hinschaust, wirst du feststellen, dass diese Empfehlungen eigentlich nichts anderes als die Anleitung für eine ausgeglichene Ernährung darstellen. Es ist dabei nicht so wichtig, ob du nun an einem Tag eine Portion zuviel oder zuwenig konsumierst. Du sollst aber ein Gefühl für eine ausgewogene und massvolle Ernährung entwickeln, damit du deinen Körper gesund halten und somit gute Leistungen erbringen kannst – dies gilt übrigens nicht nur für Sportler!
Eine Stroke Unit (engl. Schlaganfall-Station) ist eine Spezialeinheit innerhalb eines Krankenhauses zur Notfallbehandlung von Schlaganfallpatienten.
Auf einer Stroke Unit werden Schlaganfallpatienten deutlich schneller entlassen als solche die eine übliche Routineversorgung erhalten. Dadurch kann die Patientenzahl die nach Hause zurückkehren können massiv erhöht und somit den Weg in ein Pflegeheim umgangen. Ebenfalls konnte die Zahl der Schlagunfalltoten um etwa die Hälfte reduziert werden.
In der Schweiz gibt es verschiedene „Stroke Centers“ sowie „Stroke Units:
Stroke Centers
- Kantonsspital St. Gallen
- Kantonsspital Aarau
- HUG, Hôpitaux Universitaires Genève
- Inselspital Bern
- CHUV, Lausanne
- EOC, Ospedale Regionale di Lugano (Civico)
- USB, Universitätsspital Basel
- UniversitätsSpital Zürich
- Hirslanden Zürich
Stroke Units
- Hôpital Neuchâtelois
- Centre Hospitalier du Valais Romand
- Stadtspital Triemli Zürich
- Luzerner Kantonsspital
- Spitalzentrum Biel
- Spital Grabs
- Hirslanden Klinik St. Anna
- Kantonsspital Winterthur
- Spital Limmattal
- HFR Fribourg Hôpital Cantonal
- Kantonsspital Baden
- Bürgerspital Solothurn
- Kantonsspital Münsterlingen
Ist ein plötzlicher, kurzer, spontan reversibler Bewusstseinsverlust mit Verlust des Haltetonus. Ursächlich ist eine vorübergehende, globale zerebrale Ischämie. Die Erholung verläuft spontan, vollständig und innert weniger Minuten.
Die Synkope stellt keine Krankheit, sondern ein unspezifisches Symptom für ein vielfältiges Spektrum möglicher Störungen dar. Es lassen sich mehrere Gruppen unterscheiden:
- Vaskulär bedingte Synkopen (Orthostatische Hypotonie =zu langes Stehen)
- Kardial bedingte Synkopen (Herzrhythmusstörungen, Herzinfarkt)
- Neurogene Synkopen
- Medikamentös induzierte Synkopen
- Psychogene Synkopen (Emotionen)
SYMPTOMATIK
Der genaue Ablauf einer Synkope kann individuell sehr unterschiedlich sein. In vielen Fällen kündigt sich die Synkope durch ensprechende Warnzeichen vorher an. Zu den häufigsten Syptomen zählen:
- Bewusstlosigkeit
- Schwindel
- Blässe
Warnzeichen
- Übelkeit
- Erbrechen
- Abdominelles Druckgefühl
- Kältegefühl
- Schwitzen
- Unscharfes Sehen
Im Anschluss an eine Synkope kann es zu Verwirrtheit und manchmal auch Inkontinenz kommen. Fällt der Patient infolge der Synkope zu Boden, treten häufig Sturzverletzungen auf.
Tetanus, auch Wundstarrkrampf genannt, ist eine häufig tödlich verlaufende Infektionskrankheit, welche die muskelsteuernden Nervenzellen befällt und durch das Bakterium Clostridium tetani ausgelöst wird. Die resistenten Sporen des Bakteriums kommen nahezu überall vor, auch im Strassenstaub oder in der Gartenerde. Die Infektion erfolgt durch das Eindringen der Sporen in Wunden. Unter anaeroben Bedingungen, also unter Sauerstoff-Abwesenheit, vermehrt sich das Bakterium und sondert Giftstoffe (Toxine) ab. Das Toxin Tetanospasmin schädigt die muskelsteuernden Nervenzellen und verursacht dadurch die typischen Muskelkrämpfe.
SYMPTOMATIK
Die Inkubationszeit beträgt 2 bis 20 Tage. Erste Anzeichen eines sich entwickelnden Tetanus sind Kopfschmerzen, Schwindel, Schweissausbrüche und gesteigerte Auslösbarkeit der Muskeleigenreflexe.
Im weiteren Verlauf bilden sich spastische Lähmungen aus. Häufig beschrieben wird der für den Tetanus charakteristische Trismus, bei der ein gesteigerter Tonus der Kaumuskulatur zu einer myogenen Kieferklemme führt.
Gefährliche Ausmaße können die tonisch-klonischen Krämpfe annehmen, ein Befall der Atemmuskulatur bedingt akute Lebensgefahr.
THERAPIE
Der Tetanus muss unter intensivmedizinischen Bedingungen symptomatisch therapiert werden. Zur Linderung der tonisch-klonischen Krampfzustände können Muskelrelaxanzien eingesetzt werden. Bei einem Befall der Atemmuskulatur ist eine künstliche Beatmung notwendig.
Zur Vermeidung einer weiteren Toxinproduktion ist die verantwortliche Wunde zu sanieren.
Zur Prävention des Tetanus eignet sich die Tetanus-Schutzimpfung, bei der durch Verabreichung eines Toxoids eine ca. 10 Jahre lang anhaltende Immunität erzielt werden kann.
EINLEITUNG
Übelkeit bezeichnet umgangssprachlich „ein flaues Gefühl in der Magenregion“. Der Begriff beschreibt also nur ein Symptom und ist keiner spezifischen Krankheit zuzuordnen. Allgemein kann man sagen, dass sowohl äussere als auch innere Reize eine Übelkeit auslösen können.
Zu den äusseren Reizen gehören verdorbenes Essen, Viren oder Bakterien im Verdauungstrakt, Alkohol, Reisekrankheit, Medikamente und psychische Phänomene wie Angst und Erregung. Häufig muss der / die Betroffene erbrechen. Dies ist ein (guter) Schutzmechanismus des Körpers, um den Schadstoff loszuwerden.
Schwangerschaft, starke Schmerzen, Migräne oder eine Erkrankung der Organe (Verdauungstrankt, Hirn, Herz, Niere, Leber, Gleichgewichtsorgan und Bauchspeicheldrüse) gehören zu den inneren Reizen.
THERAPIE
Dadurch, dass die Übelkeit so vielseitigen Ursprunges ist, ist es auch nicht möglich zu sagen, was am besten dagegen hilf. In vielen Fällen ist die Übelkeit ein gesunder Abwehrmechanismus des Körpers, der eigentlich nicht gestoppt werden muss. Auf dem Markt gibt es unzählige Medikamente gegen Übelkeit, z.B. auch gegen Seekrankheit. Muss der Betroffene erbrechen, sollte auf jeden Fall viel getrunken werden (Tee, Fruchtsäfte), um die verlorene Flüssigkeit zu kompensieren.
EINLEITUNG
Von Unterzuckerung spricht man, wenn im Blut zu wenig Zucker verfügbar ist. Gerade bei zuckerkranken Personen ist dies häufig. Wenn Mediziner von Zuckerkrankheit sprechen, verwenden sie den Begriff Diabetes mellitus. Diabetiker sind also Menschen, deren Körper den Blutzuckerspiegel nicht ausreichend regulieren kann. Zur Unterzuckerung kommt es bei Zuckerkranken dann, wenn sie ihre Zuckersenkenden Medikamente (z.B. Insulin) einnehmen – dann aber nicht genug essen. Durch das Insulin wird der Zucker in das Gewebe transportiert, und ohne Nahrungsaufnahme hat der Betroffene dann zu wenig Zucker im Blut zur Verfügung.
SYMPTOMATIK
Generell bei Blutzuckerstörungen treten Symptome auf, wie:
- Schwäche, Unruhe, Zittern
- starker Hunger
- kalter Schweiss
- Blässe
- Kopfschmerzen
- Übelkeit
- erhöhter Puls
- Sehstörungen
- Verwirrtheit
- Krampfanfällen
THERAPIE
Ist der Patient bei Bewusstsein und leidet an leichten Symptomen wie z.B. Kaltschweissigkeit, Übelkeit, Kopfschmerzen soll er Nahrung resp. Zucker zu sich nehmen. Ist der Patient desorientiert oder verliert er das Bewusstsein, muss der Zucker, falls vorhanden, mittels Glucosegel zugeführt werden. Auf jeden Fall muss in dieser Situation der Rettungsdienst zugezogen werden.
Glucose-Gel

Verätzung bezeichnet eine Verletzung von Haut oder Schleimhäuten durch chemische Stoffe, in der Regel starke Säuren oder Laugen. Der Grad der Schädigung hängt von der Art und Konzentration der ätzenden Stoffe, aber auch von der Menge und Dauer der Einwirkung ab.
SYMPTOMATIK
Im Rahmen von Verätzungen steht, ähnlich wie bei Verbrennungen, der Flüssigkeitsverlust im Bereich der Kontaktstelle im Vordergrund. Ausserdem sind viele ätzende Substanzen zusätzlich für den menschlichen Organismus giftig. Der Flüssigkeitsverlust und starke Schmerzen können zum Schock führen (hypovolämischer Schock).
Bei Verätzungen im Bereich des Mund- oder Rachenraumes kann es zu Schwellungen und damit zur Verengung der Atemwege kommen. Ein drohender Atemstillstand bedeutet Lebensgefahr für den Patienten. Zusätzlich können beim Schlucken von Säuren oder Laugen Speiseröhrenvenen verletzt werden und zu starkem Blutverlust in den Magen führen. Verätzungen im Augenbereich führen oft innerhalb kürzester Zeit zur Trübung der Hornhaut und damit zu Erblindung.
ERSTE HILFE
Als Erstmassnahme werden Verätzungen der Haut mit reichlich fliessendem Wasser gespült. Bei hoch konzentrierter Säure/Lauge sollte diese vor der Spülung mit einem Tupfer aufgenommen werden, um eine Ausbreitung der Verätzung im ersten Moment der Spülung zu reduzieren. Dabei ist der Tupfer nur einmalig zu verwenden und es ist auf Eigenschutz zu achten. Ausgeprägte Verätzungen erfordern die Behandlung durch Rettungsdienst und Notarzt.
Bei Verätzungen der Augen ist es wichtig, dass das Auge lange und mit viel Wasser gespült wird.
Sollte es zu einer Verätzung im Mund- und Rachenbereiches gekommen sein, sollte vor weiteren Massnahmen eine Giftnotrufzentrale (145) kontaktiert werden. Mögliche Massnahmen können verdünnende Massnahmen oder die Gabe von medizinischer Kohle oder Entschäumern sein. Erbrechen ist in jedem Fall kontrainidiziert, da die Chemikalie erneut die bereits betroffene Stelle passieren wird.
„Nichts ist Gift und alles ist Gift, allein die Dosis macht es aus.“
(Paracelsus)
Somit kann sich jede Substanz, in ausreichender Menge, giftig auf unseren Körper auswirken. Durch vorbestehende Erkrankungen oder Medikamente kann die Giftigkeit einer Substanz zudem verstärkt werden.
Aufnahmewege in den Körper:
- Essen oder Trinken
- Über Haut oder Schleimhäute
- Einatmen
- Injektion
Wichtig zu wissen ist immer:
- Was wurde eingenommen?
- Wie viel davon?
- Wann war die Einnahme?
- Wie erfolgte die Einnahme?
- Was wurde bereits unternommen?
SYMPTOMATIK
Die Symptome können sich, je nach eingenommener Substanz, erheblich unterscheiden.
Darum werden hier einzelne, wichtige und besonders interessante Stoffe vorgestellt:
THERAPIE – Was tun bei Vergiftungen?
Generell: Erbrechen wird nicht mehr empfohlen, da der Nutzen im Gegensatz zu den Gefahren (beispielsweise erneute Exposition der Speiseröhre mit dem Giftstoff, oder Verschluckungsgefahr und Kontamination der Lungen) umstritten ist.
Hilfe und Informationen jederzeit über die Notfallnummer des Toxikologischen Institutes: 145
Verbrennungen können durch heisse Flüssigkeit, heisse Luft, Strahlung, heisse Gegenstände und Flammen entstehen.
Je nach Schweregrad können verschiedene Schichten der Haut und des Gewebes betroffen sein. Es gibt oberflächliche Verbrennungen, die nur die Lederhaut betreffen (z.B. Sonnenbrand) oder aber solche, die bis in die Tiefe, zu den Muskeln, reichen.
SYMPTOMATIK
Einteilung der Verbrennung in 3 Grade:
- Grad 1: Die Haut ist gerötet (vergleichbar mit einem Sonnenbrand). Diese Verbrennung verheilt problemlos wieder und braucht keine spezielle Behandlung.
- Grad 2a: Die Haut ist gerötet und es treten schmerzhafte Blasen auf. Der Blasengrund ist rot. Nach ca. 10 bis 14 Tagen verheilt die Verbrennung ohne spezielle Behandlung wieder.
- Grad 2b: Die Haut ist gerötet und es treten schmerzhafte Blasen auf. Der Blasengrund ist weisslich und die Haare fallen aus. Diese Verbrennung benötigt eine chirurgische Therapie, da die Heilung sonst wochenlang dauert und Narben zurücklässt.
- Grad 3: Hier treten schwere Hautschäden (sog. Nekrosen) auf und die Haut kann weiss-braun oder schwarz verfärbt sein. Die Verbrennung schmerzt nicht mehr, da die Nerven stark geschädigt sind. Auch hier fallen die Haare aus. Diese Verbrennung erfordert sofortige Hospitalisierung.
THERAPIE
Ins Spital muss jede Verbrennung die:
- grösser als eine „Handfläche“ ist
- über ein Gelenk geht, da sich die Haut beim Abheilen von Verbrennungen zusammenzieht, was die Beweglichkeit des Gelenkes einschränken kann.
Eine Verbrennung sollte nicht mit Eis (-wasser) gekühlt werden, da sich dabei die gesunden Gefässe in der Umgebung verschliessen und somit die Nährstoff- und Sauerstoffversorgung der verbrannten Haut nicht mehr gewährleistet ist. Bei grossflächigen Verbrennungen ist die Schutzschicht des Körpers defekt und es kann zu einem relevanten Flüssigkeitsverlust über die Haut kommen, weshalb Patienten mit grossen Verbrennungen immer hospitalisiert werden müssen.
Von Verstauchung spricht man bei einer Überdehnung von Bändern oder einer Verletzung der Gelenkkapsel. Am bekanntesten ist hierbei das „Vertreten des Fusses“.
SYMPTOMATIK
Je nach Ausprägung der Verstauchung kommt es zu Schmerzen, Schwellung und Belastungsunmöglichkeit. Eine Unterscheidung zu einem Knochenbruch kann manchmal schwierig sein und erfordert eventuell professionelle Hilfe.
THERAPIE
Als Notfallmassnahme sollte eine Hochlagerung und Ruhigstellung durch Schienung erziehlt werden. Kühlung hilft gegen die Schwellung und zur Schmerzlinderung. Falls gar keine Belastung möglich ist, oder die Schwellung nach ausreichender Kühlung nicht zurückgeht sollte ein Arzt aufgesucht werden.
Ein Wirbelbruch kann Wirbelkörper, Dornfortsatz und Wirbelbogen betreffen. Ein Bruch eines oder mehrerer Wirbel entsteht als Folge von auftretender Gewalt durch Verkehrsunfälle, Stürze oder körperliche Gewalt. Durch Kompression oder direkte Gewalteinwirkung zerbirst der gesunde Knochen des Wirbels. Oft ist der Wirbelkanal betroffen, sei es durch eine Verletzung durch Knochensplitter oder durch eine Verschiebung der Wirbelsäule. Es droht ein Querschnittsyndrom (Paraplegie).
Im Gegensatz dazu steht der Wirbelbruch beim älteren Menschen, der osteoporotische Knochen zerbröckelt eher, als dass er birst. Durch den Knochenschwund wird der Wirbel porös und verliert seine Stabilität. Diese Brüche können schon durch Anheben einer Einkaufstüte oder durch Schnäuzen entstehen.
SYMPTOMATIK
Insbesondere stabile Frakturen können symptomlos verlaufen. Unmittelbar auftretende Rückenschmerzen sind eines der häufigsten Symptome, daneben kann es zu Bewegungseinschränkungen oder sogar Querschnittlähmung kommen. Es können aber auch unnatürliche Reflexe, Gefühlsstörungen oder Lähmungserscheinungen auftreten.
THERAPIE
Die Behandlung eines Wirbelbruchs kann operativ oder konservativ erfolgen. Physiotherapeutische Behandlungen sollen den Patienten mobilisieren, die Körperhaltung verbessern und rückenschonendes Bewegen ermöglichen. Manchmal sind äussere Stützen in Form von Stützkorsetten oder -miedern nötig.
EINLEITUNG
Das Rückenmark stellt die Verbindung zwischen Gehirn und dem Körper dar. Gut geschützt laufen diese Nervenbahnen durch die knöcherne Wirbelsäule.
Wird die Wirbelsäule verletzt, besteht die Gefahr, dass auch die Nervenbahnen darin Schaden nehmen.
SYMPTOMATIK
Als Konsequenz einer Rückenmarksverletzung können andauernde Lähmungen oder auch Ausfälle von ganzen Organsystemen sein.
Je weiter oben man in der Wirbelsäule verletzt ist, desto mehr Nerven können beschädigt sein.
Besonders wichtig ist das Rückenmark der Halswirbelsäule, da von ihm aus die Nerven für das Zwerchfell und somit für die Atemmechanik ausgehen. Zeichen einer Verletzung der Halswirbelsäule sind:
- Schmerzen im Hals- und Nackenbereich
- Empfindungs- und/ oder
- Lähmungserscheinungen in Armen und Beinen
THERAPIE
Bei Verdacht gilt es sofort den Halsschienengriff anzuwenden um die Halswirbelsäule zu stabilisieren und maximal zu schonen.
Halsschienengriff

- Den Patienten auffordern ruhig zu bleiben und sich nicht zu bewegen
- Die rechte Hand umschliesst die rechte Schulter
- Mit der linken Hand den Kopf des Patienten seitlich umfassen und sanft gegen den rechten Unterarm pressen, der nun als Schiene dient
- In dieser Position verbleiben bis Hilfe kommt
Unter Zyanose versteht man die bläuliche Verfärbung der Haut oder Schleimhäute. Im übertragenen Sinn wird der Begriff auch verwendet, um generell eine Minderdurchblutung zu beschreiben.
PATHOPHYSIOLOGIE
Eine Zyanose entsteht durch eine mangelnde Sauerstoffsättigung des Blutes bzw. des Blutfarbstoffs Hämoglobin. Oxygeniertes, d.h. sauerstoffreiches Hämoglobin ist hellrot gefärbt. Desoxygeniertes, d.h. sauerstoffarmes Hämoglobin hat eine dunkelrote Farbe. Eine Zyanose wird in der Regel erst sichtbar, wenn die Konzentration von desoxygeniertem Hämoglobin etwa 5 g/dl beträgt.
URSACHEN
Die Ursache einer Zyanose ist in der Regel eine Unterversorgung des Blutes mit Sauerstoff, sei es durch zu geringe Aufnahmemöglichkeit, wie bei einer zu geringen Sauerstoffkonzentration in der Atemluft, oder durch zu lange Diffusionsstrecken bei krankhaften Veränderungen der Lunge. Für eine Zyanose gibt es somit eine Reihe sehr unterschiedlicher Ursachen wie etwa pulmonale, kardiale Ursachen, Vergiftungen oder Medikamente.
FORMEN
Periphere Zyanose: Die periphere Zyanose kommt durch eine vermehrte Sauerstoffausschöpfung in der Körperperipherie zustande, z.B. bei verminderter Herzleistung oder Schock (Volumenmangel).
Zentrale Zyanose: Die zentrale Zyanose entsteht durch mangelhafte Oxygenierung des Blutes in den Alveolen der Lunge (Emphysem, COPD) oder eine Vermischung des oxygenierten Bluts bei arteriovenösen Anastomosen (Rechts-Links-Shunt).
Zentrale und periphere Zyanose lassen sich klinisch durch kräftiges Reiben der Ohrläppchen unterscheiden. Bei der zentralen Zyanose bleibt das Ohrläppchen blau gefärbt, während sich das Ohrläppchen bei der peripheren Zyanose durch das Reiben (Hyperämie) wieder rötet.
Ein weiteres klinisches Unterscheidungskriterium ist die Zungenfarbe: Bei zentraler Zyanose ist eine bläuliche Verfärbung der Zunge zu erkennen. Sie kommt bei peripherer Zyanose in der Regel nicht vor.






